
Chirurgie du dos en France : comment planifier votre voyage médical
December 6, 2025
Stabilisation dynamique : principes biomécaniques expliqués simplement
December 6, 2025La fusion lombaire est une intervention fréquente dans le traitement des pathologies rachidiennes, notamment en cas de douleurs lombaires invalidantes ou de sténose rachidienne. Malgré son efficacité, cette chirurgie reste associée à diverses complications potentielles qui nécessitent une compréhension approfondie. En effet, le succès de l’arthrodèse lombaire dépend autant de la technique opératoire que du suivi post-opératoire et de l’état général du patient. Comprendre ces complications permet d’anticiper, de limiter leur survenue et de mieux accompagner le patient tout au long de son parcours de soin, notamment lorsqu’il s’agit d’une prise en charge transatlantique entre le Québec et la France. Ce contexte international favorise l’accès à des technologies chirurgicales innovantes et à un suivi personnalisé accessible dans des centres de pointe.
La chirurgie du rachis nécessite une expertise rigoureuse, aussi bien dans le choix des implants que dans la gestion des risques liés à l’intervention. L’utilisation des implants dynamiques tels que le système TOPS ou l’implant IntraSPINE apporte aujourd’hui des options thérapeutiques avancées visant à préserver la mobilité vertébrale tout en stabilisant les segments affectés. Cependant, les risques classiques de la fusion lombaire subsistent et doivent être évalués en amont avec attention. La collaboration entre chirurgiens experts et équipes médicales françaises et québécoises permet cette évaluation approfondie, guidant le patient vers la meilleure décision possible.
Les complications fréquentes après une fusion lombaire : identification et explications
Après une fusion lombaire, plusieurs complications peuvent survenir et affecter le rétablissement et la qualité de vie du patient. Parmi les plus fréquemment observées, on retrouve notamment :
- Les infections post-opératoires
- La pseudarthrose
- Les lésions nerveuses
- La douleur post-opératoire persistante
- La mobilité réduite liée à la perte d’un ou plusieurs degrés de mouvement vertébral
Chacune de ces complications doit être comprise en détail afin de mieux en prévenir l’apparition et favoriser une réhabilitation optimale.
Les infections post-opératoires
Les infections constituent un risque incontournable dans toute chirurgie, y compris la fusion lombaire. Elles peuvent être superficielles ou profondes, affectant les tissus mous autour de la zone opérée ou pénétrant les structures osseuses et implantaires. Le risque d’infection est limité par le respect strict des protocoles d’asepsie, par l’utilisation de techniques mini-invasives et par une antibioprophylaxie adaptée. Cependant, lorsqu’elles surviennent, ces infections peuvent entraîner des complications graves, allonger la durée d’hospitalisation, voire nécessiter des réinterventions.
La pseudarthrose
La pseudarthrose est une complication spécifique à la fusion lombaire, caractérisée par l’absence ou la mauvaise consolidation osseuse entre les segments vertébraux fusionnés. Cette non-union peut provoquer des douleurs lombaires persistantes et une instabilité mécanique. Le développement d’une pseudarthrose est influencé par plusieurs facteurs, notamment la qualité osseuse du patient, le tabagisme, le respect technique lors de l’arthrodèse, ainsi que la gestion post-opératoire. Il est essentiel d’identifier ce problème rapidement pour envisager une prise en charge adaptée, parfois chirurgicale.
Les lésions nerveuses
Durant la fusion lombaire, la proximité des racines nerveuses expose à un risque de lésion nerveuse. Ces lésions peuvent provoquer des paresthésies, des douleurs irradiantes, ou encore des déficits moteurs. Une intervention réalisée dans des centres spécialisés, avec un matériel de neuromonitoring peropératoire, réduit considérablement ces risques. Le patient doit toutefois être informé de la possibilité, bien que rare, de séquelles nerveuses pouvant affecter son quotidien.
Douleur post-opératoire et mobilité réduite
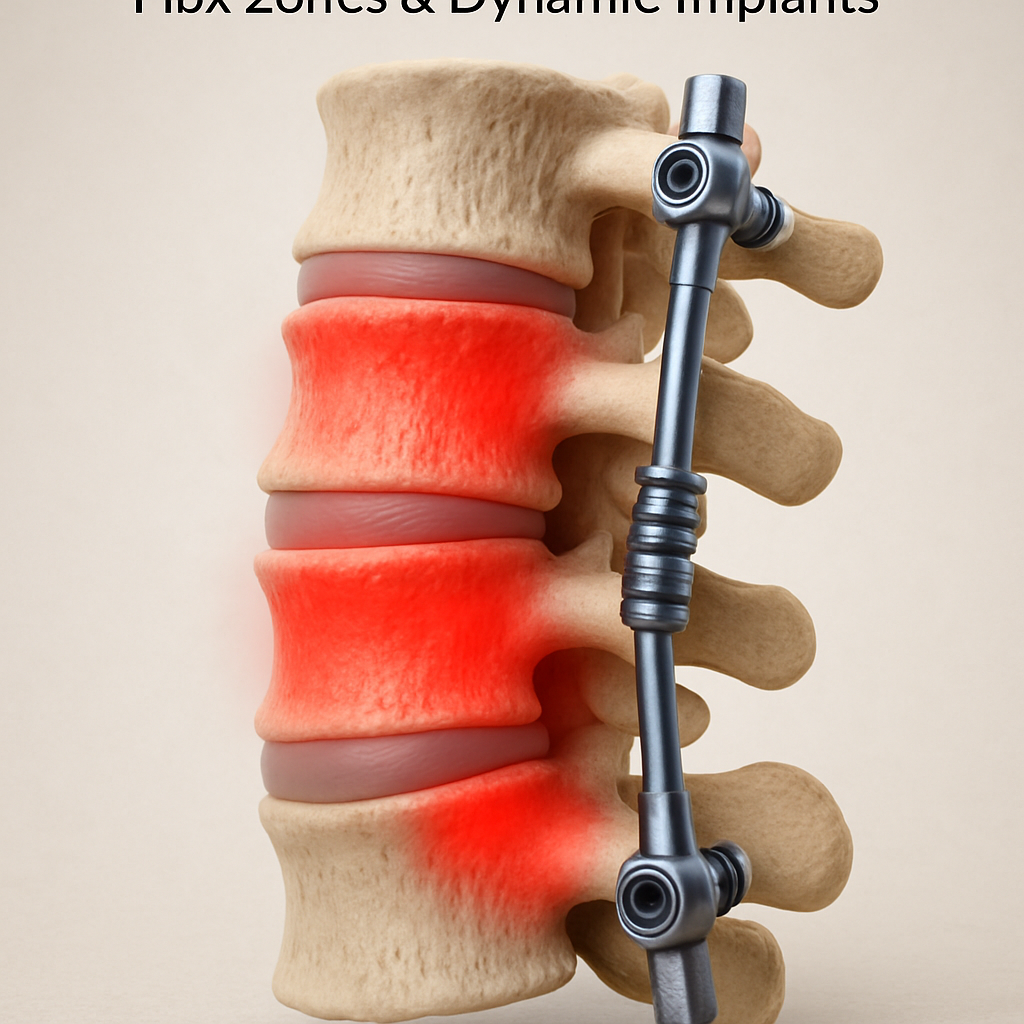
La douleur post-opératoire fait partie intégrante du processus de récupération, mais lorsqu’elle s’installe durablement elle devient un symptôme préoccupant à analyser. Elle peut provenir de la cicatrisation des tissus, de l’ankylose des segments fusionnés qui limite la mobilité, ou parfois de la progression de l’arthrose sur les segments adjacents. Ces phénomènes peuvent générer un cercle vicieux de douleur chronique. Des solutions thérapeutiques innovantes, notamment liées aux implants dynamiques comme le système TOPS et IntraSPINE, visent à limiter cette réduction fonctionnelle, en préservant la mobilité physiologique vertébrale.
| Complication | Description | Conséquence | Prévention / Gestion |
|---|---|---|---|
| Infections | Infections superficielles ou profondes post-chirurgie | Durée hospitalisation prolongée, risque de ré-intervention | Antibioprophylaxie, asepsie rigoureuse |
| Pseudarthrose | Non-consolidation osseuse entre vertèbres fusionnées | Douleurs persistantes, instabilité | Suivi post-opératoire régulier, contrôle qualité osseuse |
| Lésions nerveuses | Atteintes des racines nerveuses lors de l’intervention | Paresthésies, douleurs, déficits moteurs | Neuro-monitoring, chirurgie en centre spécialisé |
| Douleur post-opératoire | Douleur liée à la cicatrisation et à l’ankylose | Douleur chronique possible | Gestion médicale et kinésithérapie |
| Mobilité réduite | Perte de mobilité liée à la fusion osseuse | Limitation fonctionnelle, altération qualité de vie | Implants dynamiques, rééducation |
Les alternatives innovantes à la fusion lombaire : rôle des implants dynamiques
Face aux complications classiques associées à la fusion lombaire, des solutions innovantes émergent afin de préserver la mobilité rachidienne tout en stabilisant les segments pathologiques. Les implants dynamiques, tels que le système TOPS et l’implant IntraSPINE, constituent une avancée majeure dans ce domaine.
Le système TOPS : maintien de la mobilité et stabilisation
Le système TOPS est un implant dynamique conçu pour stabiliser le rachis lombaire après décompression, notamment en cas de sténose lombaire sévère. Plutôt que de fusionner les segments, TOPS conserve une amplitude de mouvement contrôlée, limitant ainsi le phénomène de rigidification et les complications associées.
IntraSPINE : une alternative minimalement invasive
L’implant IntraSPINE agit par effet de distraction interépineuse et permet de soulager la pression sur les racines nerveuses sans recourir à une fusion. Sa technique d’implantation mini-invasive réduit les risques opératoires et favorise une récupération plus rapide, tout en limitant fortement les risques de complications liées à la pseudarthrose ou à la perte de mobilité.
- Maintien d’une certaine mobilité rachidienne
- Diminution des risques d’effets secondaires par rapport à la fusion classique
- Meilleure qualité de vie post-opératoire
- Intégration à des protocoles de réhabilitation modernes et personnalisés
Ces solutions font l’objet d’une évolution constante grâce à la recherche française et la collaboration internationale. Leur adoption doit être évaluée par des experts en chirurgie rachidienne, dans le cadre d’un parcours coordonné de soins.
| Implant dynamique | Mécanisme | Avantages | Indications principales |
|---|---|---|---|
| TOPS | Stabilisation avec maintien de mouvement | Préserve la mobilité, réduit la rigidité | Sténose lombaire sévère, décompression vertebrale |
| IntraSPINE | Distraction interépineuse mini-invasive | Moins invasif, récupération rapide | Canal lombaire étroit, douleurs radiculaires |
Informer et accompagner le patient vers ces innovations est crucial pour permettre un choix éclairé. Le rôle des implants dynamiques dans la prévention des douleurs lombaires et dans l’amélioration des résultats fonctionnels est au cœur des pratiques les plus récentes.
Parcours du patient : de l’évaluation initiale au suivi post-chirurgical
Un parcours de soins bien structuré est la clé pour optimiser les résultats de la fusion lombaire ou des alternatives innovantes. Ce parcours doit être coordonné entre le Québec et la France pour assurer un processus fluide, sécurisé et rapide.
Évaluation initiale rigoureuse
Avant toute décision chirurgicale, un bilan complet est réalisé. Ce bilan inclut :
- Une évaluation clinique approfondie
- Des examens d’imagerie (IRM, scanner) pour un diagnostic précis
- Une phase de traitement conservateur de 3 à 6 mois, souvent menée à la Clinique TAGMED, spécialisée dans la décompression neurovertébrale et les soins conservateurs
- Une discussion multidisciplinaire entre spécialistes pour confirmer l’indication chirurgicale
Déroulement de la chirurgie et hospitalisation
La coordination entre les équipes françaises expertes et les patients québécois garantit l’accès aux techniques chirurgicales les plus modernes. Le séjour hospitalier est optimisé pour favoriser :
- Un contrôle rigoureux de l’évolution du patient
- La prévention des complications bactériennes et neurologiques
- Une mise en route rapide de la réhabilitation adaptée
Suivi post-opératoire personnalisé
Après la chirurgie, le suivi implique un contrôle régulier pour détecter précocement tout signe de complication, une évaluation de la douleur et de la mobilité, ainsi qu’une rééducation ciblée. La technologie numérique facilite le lien entre les spécialistes des deux continents, permettant des téléconsultations et une surveillance optimale.
| Étape | Objectif | Responsables | Durée / Fréquence |
|---|---|---|---|
| Évaluation initiale | Dédier la meilleure stratégie thérapeutique | Neurochirurgiens, radiologues, physiothérapeutes | 1 à 2 mois |
| Traitement conservateur | Limiter la douleur et améliorer la fonction | Kinésithérapeutes, spécialistes cliniques | 3 à 6 mois |
| Chirurgie | Stabiliser et soulager la compression nerveuse | Chirurgiens spécialisés en France | Hospitalisation 3 à 7 jours |
| Suivi post-opératoire | Surveillance complications et réhabilitation | Équipes multidisciplinaires Québec-France | 6 à 12 mois |

Importance de la rigueur scientifique et de la sécurité dans la chirurgie du rachis lombaire
L’expertise reconnue en chirurgie rachidienne s’appuie sur un socle de rigueur scientifique et de méthodes sécuritaires éprouvées. En 2025, la maîtrise des technologies implantaires innovantes inclut la sélection personnalisée des dispositifs, le respect des normes internationales, et la vigilance permanente face aux risques.
Rigueur dans la sélection des patients
La chirurgie lombaire ne doit intervenir qu’après une phase de traitement conservateur rigoureuse. Cette exigence prévient les interventions inutiles et limite les complications. Une évaluation détaillée de chaque patient, incluant son contexte médical, sa qualité osseuse et fonctionnelle, est impérative pour une indication optimale.
Sécurisation des techniques chirurgicales
Le recours aux systèmes de neuromonitoring peropératoire, combiné à des approches mini-invasives, améliore la sécurité en réduisant le risque de lésions nerveuses et d’infections. De plus, la formation continue des équipes assure une prise en charge à jour des dernières avancées.
Innovation au service du patient
Les implants dynamiques représentent l’incarnation de cette innovation. Leur usage correspond à une volonté de réduire les complications liées à la fusion rigide tout en améliorant la qualité de vie. Ce progrès repose sur des études cliniques solides et une expérience pratique de haut niveau.
| Pratique | Bénéfices | Impact sur la sécurité |
|---|---|---|
| Évaluation préalable rigoureuse | Réduction des interventions inappropriées | Diminution des complications chirurgicales |
| Techniques mini-invasives | Réduction des traumatismes et douleurs | Moins d’infections et réinterventions |
| Implants dynamiques | Préservation fonctionnelle | Moins d’effets secondaires à long terme |
La qualité et la sécurité sont des priorités accessibles grâce à une prise en charge en centres spécialisés. Le recours à des plateformes telles que SOS Tourisme Médical facilite la coordination transatlantique et l’accompagnement personnalisé des patients québécois souhaitant bénéficier des meilleures pratiques françaises.
Complications spécifiques et gestion adaptée : focus sur les défis post-opératoires
Parmi les complications possibles, certaines nécessitent une attention particulière pour éviter des séquelles durables.
Le syndrome de la chirurgie du dos ratée
Aussi appelé “Failed Back Surgery Syndrome” (FBSS), ce phénomène correspond à une persistance ou une réapparition des douleurs lombaires après fusion. Selon des spécialistes, environ 20 % des patients peuvent présenter un tel syndrome. La douleur peut être liée à une mauvaise consolidation, des lésions nerveuses non détectées, ou à une progression de la maladie sur les niveaux adjacents.
Les risques à long terme pour le dos
La fusion impacte la biomécanique de la colonne en rigidifiant une portion du rachis. Cela concentre des contraintes accrues sur les segments adjacents, avec un risque d’arthrose accélérée. Ce phénomène est à considérer dans le choix entre fusion et alternatives dynamiques. Le suivi à long terme est essentiel pour détecter précocement les signes de dégradation adjacente.
- Pseudarthrose nécessitant une reprise chirurgicale
- Infections récidivantes
- Lésions nerveuses prolongées
- Réduction fonctionnelle majeure
- Douleur chronique invalidante
La gestion de ces situations complexe repose sur des équipes pluridisciplinaires, capables d’adapter la prise en charge et d’envisager des solutions sur mesure, parfois chirurgicales, parfois médicamenteuses ou de réhabilitation intensive.
| Complication spécifique | Manifestation | Gestion recommandée |
|---|---|---|
| Syndrome de chirurgie du dos ratée | Douleur lombaire persistante ou récurrente | Evaluation multidisciplinaire, traitements ciblés |
| Arthrose des segments adjacents | Douleur secondaire, raideur | Kinésithérapie, alternatives implantaires |
| Reprise pour pseudarthrose | Instabilité et douleur | Réintervention chirurgicale |
Les patients sont invités à approfondir leur compréhension et à engager une discussion éclairée en s’appuyant sur des experts reconnus et des ressources fiables telles que la Clinique TAGMED qui accompagne vers les meilleures alternatives.
Fusion lombaire : comprendre les complications fréquentes
Explorez les différentes complications possibles, leurs symptômes, des conseils de prévention et de gestion.
Complications possibles
Détails et symptômes
Prévention et gestion
Quels sont les signes d’une infection après une fusion lombaire ?
Les signes incluent une rougeur, un gonflement, une douleur accrue autour de la zone opérée, parfois une fièvre. Une consultation rapide est essentielle pour un traitement efficace.
La pseudarthrose est-elle toujours détectable rapidement ?
Pas toujours. Certains patients peuvent ne présenter des symptômes que plusieurs mois après l’intervention. Un suivi régulier avec imagerie est nécessaire pour un diagnostic précoce.
Peut-on éviter la fusion grâce aux implants dynamiques ?
Dans certains cas sélectionnés, les implants dynamiques comme TOPS ou IntraSPINE représentent une alternative intéressante qui préserve la mobilité et limite les complications.
Comment se déroule la réhabilitation après fusion lombaire ?
La réhabilitation inclut des séances de kinésithérapie pour renforcer la musculature, améliorer la mobilité et gérer la douleur sous supervision médicale.
Quel est le rôle du suivi transatlantique dans la chirurgie du rachis ?
Il assure un accompagnement personnalisé, un contrôle rigoureux à chaque étape, et facilite la communication entre équipes québécoises et françaises pour un parcours optimisé.




