IntraSPINE® : traitement des douleurs lombaires sans fusion
December 14, 2025
Chirurgie Motion : technologies brevetées et innovations
December 16, 2025La fusion vertébrale est une intervention fréquemment recommandée pour traiter diverses pathologies du rachis, notamment l’arthrose vertébrale, les instabilités segmentaires ou certaines déformations. Cependant, malgré ses avantages à court terme, cette technique chirurgicale expose parfois les patients à des complications importantes à long terme. L’une des plus notables est la maladie du segment adjacent, une pathologie dégénérative qui survient fréquemment après la fusion spinale. Ce phénomène résulte principalement de modifications biomécaniques subies par les segments vertébraux voisins du site de fusion, exacerbant les processus de dégénérescence discale et articulaires. Cette problématique essentielle invite à une réflexion approfondie sur les choix chirurgicaux et les innovations existantes pour préserver la mobilité vertébrale tout en garantissant la sécurité et l’efficacité du traitement.
Ce contexte clinique complexe se situe au cœur des préoccupations des patients québécois cherchant des solutions avancées et personnalisées, souvent proposées par des chirurgiens spinaux français reconnus pour leur maîtrise des implants dynamiques comme le système TOPS ou IntraSPINE. Consciente des défis liés à la fusion vertébrale traditionnelle, la communauté chirurgicale oriente désormais ses pratiques vers des techniques innovantes qui minimisent le stress mécanique et préservent la mobilité segmentaire, limitant ainsi les risques de dégénérescence et de douleurs rachidiennes chroniques. Cette évolution s’accompagne d’un parcours de soins transatlantique coordonné, garantissant une prise en charge globale, du diagnostic initial au suivi post-opératoire.
Décortiquer les mécanismes qui sous-tendent la maladie du segment adjacent après une chirurgie de fusion vertébrale est donc crucial pour orienter les patients vers des solutions thérapeutiques adaptées. En partant d’une compréhension claire des facteurs de risque liés à la chirurgie traditionnelle, il devient possible d’appréhender les bénéfices biomécaniques des implants dynamiques et alternatives moins invasives. Ce panorama s’achève par une présentation du rôle clé de la coordination entre les équipes médicales françaises et québécoises, dans une logique d’accompagnement éclairé et sur mesure, reposant sur la rigueur scientifique et la sécurité des patients.
Comprendre la maladie du segment adjacent après fusion vertébrale : mécanismes et conséquences
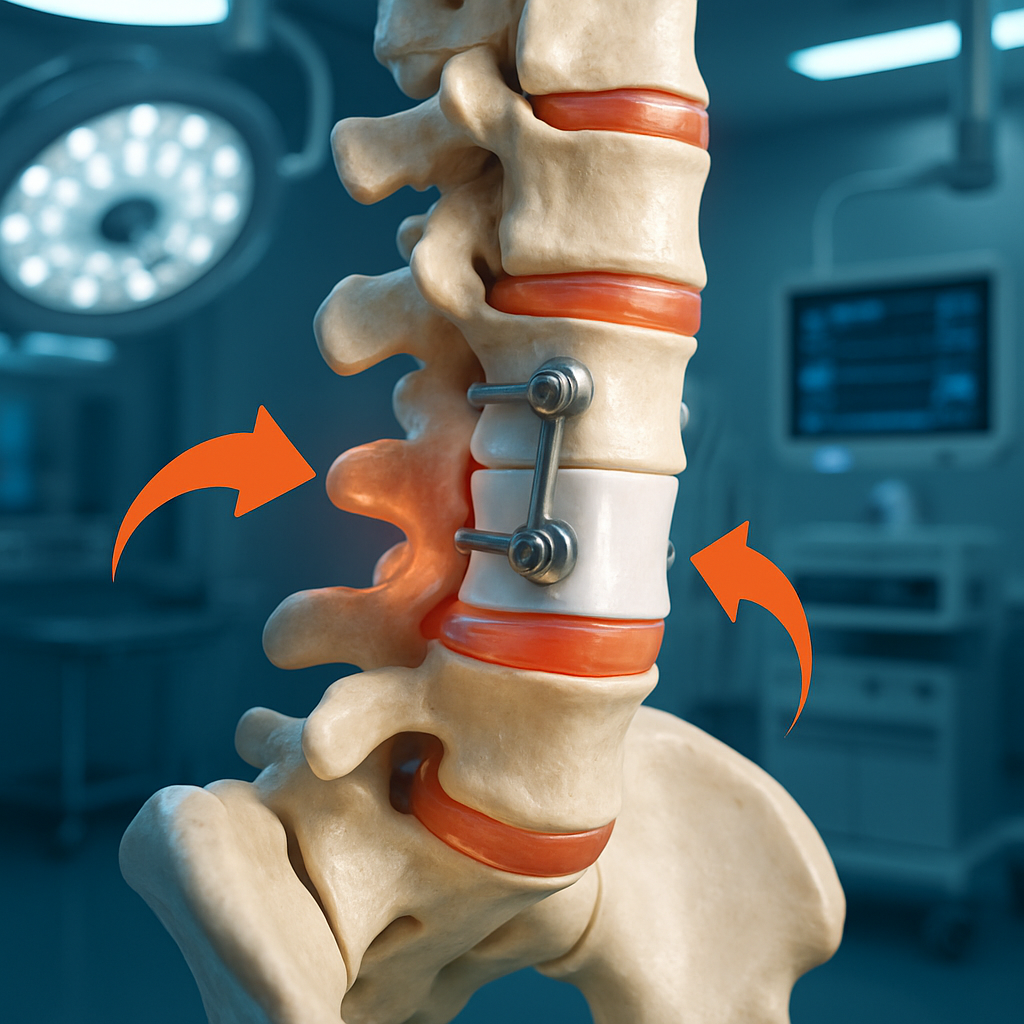
La fusion vertébrale, en immobilisant un ou plusieurs segments rachidiens, modifie profondément la mécanique de la colonne. Elle consiste à solidariser les vertèbres concernées à l’aide de greffons osseux, de vis et de tiges, empêchant tout mouvement entre elles. Toutefois, cet acte chirurgical impose aux segments vertébraux adjacents une charge biomécanique accrue. Cette surcharge se traduit par une accélération de la dégénérescence discale et des articulations facettaires voisines, phénomène désigné sous le nom de syndrome ou maladie du segment adjacent (TSA).
Cette pathologie se manifeste typiquement plusieurs années après l’intervention, affectant progressivement la mobilité et la fonctionnalité rachidienne. L’absence de mobilité au segment fusionné oblige les niveaux voisins à compenser par un mouvement excessif, provoquant ainsi une instabilité segmentaire et des stress mécaniques anormaux. Ces contraintes exacerbées favorisent le développement d’une arthrose vertébrale sur les articulations intervertébrales, ainsi que l’usure accélérée des disques. Une étude publiée a par ailleurs révélé que 30 à 40 % des patients ayant subi une fusion développeraient un TSA nécessitant parfois une prise en charge chirurgicale supplémentaire.
Les conséquences cliniques peuvent être diverses, allant de douleurs rachidiennes diffuses à la sténose rachidienne, où des éperons osseux associés à un épaississement ligamentaire compriment les nerfs. Deux complications majeures sont fréquemment associées à ce processus :
- Le spondylolisthésis : un glissement anormal d’une vertèbre vers l’avant, causé par l’usure du disque et un relâchement ligamentaire. Ce phénomène entraîne une instabilité accentuée, augmentant la douleur et la gêne fonctionnelle.
- La scoliose dégénérative : une déformation progressive de la colonne due à une asymétrie dans la charge et la dégénérescence des tissus articulaires adjacents, provoquant une courbure anormale et des douleurs localisées.
Cette accélération du processus dégénératif, souvent masquée par la mobilité réduite initiale post-opératoire, illustre la complexité de la prise en charge chirurgicale des pathologies rachidiennes. Il est essentiel d’aborder ces aspects avant toute décision chirurgicale, en privilégiant un suivi rigoureux et des alternatives moins rigides lorsque cela est possible. Les ressources telles que cette analyse détaillée apportent des perspectives précieuses pour comprendre ces mécanismes au-delà de l’approche clinique conventionnelle.
Facteurs de risque et profil des patients susceptibles de développer une maladie du segment adjacent
La survenue d’une maladie du segment adjacent ne dépend pas uniquement de la chirurgie de fusion vertébrale elle-même. Plusieurs facteurs intrinsèques et extrinsèques influencent le risque de dégénérescence accélérée des segments voisins. Parmi ces éléments, l’âge avancé reste un facteur déterminant, la dégénérescence discale naturelle progressant avec le temps. Toutefois, certaines populations présentent une sensibilité accrue, notamment les femmes post-ménopausées, pour qui les données montrent un risque plus marqué de TSA.
D’autres éléments liés au geste chirurgical jouent un rôle clé : le niveau et l’étendue de la fusion, le type de matériel utilisé, ainsi que l’alignement post-opératoire de la colonne déterminent la répartition des forces. Une fusion étendue sur plusieurs étages multiplie la charge sur les segments encore mobiles et accroît le potentiel de ces complications. L’influence de la technique chirurgicale ne doit donc pas être négligée pour limiter le stress mécanique sur les niveaux adjacents.
Pour approfondir ces risques, les chirurgiens spécialisés s’appuient sur l’analyse multimodale combinant radiographies, IRM et tomodensitométrie, permettant d’évaluer la condition préexistante des segments vertébraux voisins. L’objectif étant de distinguer une simple dégénérescence discale, parfois asymptomatique, d’une maladie du segment adjacent nécessitant une prise en charge plus ciblée.
Un tableau synthétique des principaux facteurs prédisposants à la maladie du segment adjacent permet de mieux visualiser les critères à évaluer lors d’un bilan pré-opératoire :
| Facteurs | Description | Impact sur la maladie du segment adjacent |
|---|---|---|
| Âge avancé | Dégénérescence naturelle des disques et articulations | Accélère le processus dégénératif |
| État des segments adjacents | Présence de lésions discales ou arthrosiques préexistantes | Favorise l’aggravation post-fusion |
| Amplitude de la fusion | Nombre de segments vertébraux fusionnés | Plus la fusion est longue, plus le risque augmente |
| Technique chirurgicale | Qualité du positionnement et du matériel implanté | Moins invasive, meilleure répartition des charges |
| Sexe et état hormonal | Femmes post-ménopausées présentant une fragilité osseuse accrue | Élévation sensible du risque de TSA |
Ces différents facteurs intégrés à une analyse personnalisée permettent d’orienter les patients vers des alternatives chirurgicales innovantes, telles que les implants dynamiques. Ces technologies comme le IntraSPINE ont pour but de préserver une certaine mobilité vertebrale et réduire le stress mécanique sur les segments non fusionnés. Cette approche novatrice conjugue sécurité, respect des normes internationales et confort fonctionnel pour les patients.
Alternatives à la fusion vertébrale traditionnelle : implants dynamiques et chirurgie innovante
Face aux limites bien documentées de la fusion spinale, notamment l’apparition fréquente de la maladie du segment adjacent, de nouvelles solutions chirurgicales ont émergé en France, reconnues et accessibles aux patients québécois grâce à un accompagnement transatlantique structuré. Ces interventions privilégient la préservation de la mobilité segmentaire par le biais d’implants dynamiques tels que TOPS et IntraSPINE, qui maintiennent le mouvement naturel tout en stabilisant le rachis.
Ces implants représentent une avancée majeure par rapport à la fusion traditionnelle. Ils permettent de réduire l’arthrose vertébrale induite par la sursollicitation des segments adjacents. Par exemple, le système TOPS offre un contrôle fin de la mobilité multiplanaire, limitant ainsi l’instabilité segmentaire sans rigidifier la colonne. De la même manière, l’implant IntraSPINE agit comme un coussin dynamique entre les vertèbres, répartissant uniformément les charges et diminuant le stress mécanique. Cette technologie a fait l’objet d’études cliniques démontrant une baisse significative des douleurs rachidiennes et une amélioration de la fonction au long cours.
Une comparaison entre fusion vertébrale et stabilisation dynamique met en lumière plusieurs avantages de cette dernière :
- Maintien d’une mobilité naturelle autour de l’implant réduit le risque de TSA.
- Diminution de la nécessité d’une réintervention liée à la dégénérescence des segments adjacents.
- Moindre impact sur les tissus environnants lors de la chirurgie.
- Respect des bonnes pratiques internationales garantissant sécurité et performance.
Grâce à une collaboration étroite avec des centres spécialisés en France, dont la Clinique TAGMED pour les soins pré-chirurgicaux conservateurs avancés, les patients bénéficient d’une évaluation complète et d’un parcours coordonné facilitant le déroulement de leur prise en charge. L’approche vise à optimiser les résultats grâce à une sélection rigoureuse des patients et un suivi multidisciplinaire, minimisant ainsi les risques liés à la fusion spinale.
Parcours du patient : coordination transatlantique et accompagnement personnalisé dans la chirurgie du dos
Les patients québécois envisageant une chirurgie de fusion vertébrale ou d’implant dynamique bénéficient aujourd’hui d’un accompagnement innovant et personnalisé, orchestré entre le Québec et la France. Ce dispositif transatlantique repose sur une communication fluide entre experts, clinique et plateformes spécialisées comme SOS Tourisme Médical, assurant une prise en charge intégrale, rapide et sécuritaire.
Le parcours débute par une évaluation minutieuse comprenant imagerie complète et consultations pluridisciplinaires. L’expertise approfondie de spécialistes français en implants vertébraux garantit une analyse rigoureuse des indications, en particulier pour choisir entre la fusion vertebrale classique ou les options dynamiques novatrices, basées sur les meilleures pratiques internationales et données scientifiques récentes.
Avant toute intervention, la majorité des patients bénéficie d’un traitement conservateur complet, incluant notamment la décompression neurovertébrale, proposée par la Clinique TAGMED. Cette étape essentielle, de 3 à 6 mois, vise à réduire la douleur rachidienne et à améliorer la fonction sans recours initial à la chirurgie, limitant ainsi les risques liés au parcours opératoire.
L’accompagnement se poursuit tout au long de la phase opératoire et postopératoire grâce à une coordination entre équipes québécoises et françaises. Le suivi individualisé comporte une surveillance rigoureuse de la mobilité réduite, du contrôle du stress mécanique sur les segments adjacents, et un soutien fonctionnel adapté aux besoins spécifiques du patient. Cette approche humaine et bienveillante favorise la confiance et la sérénité du patient confronté à ces interventions complexes.
Cette stratégie transatlantique a pour vocation d’optimiser les résultats cliniques tout en allégeant les contraintes économiques et temporelles souvent rencontrées au Québec, offrant une solution alternative innovante au bénéfice des patients atteints de pathologies rachidiennes complexes.

Pourquoi la fusion vertébrale peut aggraver la maladie du segment adjacent
Explorez les causes, alternatives et parcours patient dans cette infographie interactive.
Causes principales de la maladie du segment adjacent
- Rigidité accrue au niveau fusionné forçant les segments adjacents à compenser.
- Dégénérescence accélérée des disques vertébraux voisins.
- Modification biomécanique et contraintes supplémentaires sur les segments sains.
- Débalancement post-chirurgical pouvant entraîner une surcharge.
Alternatives à la fusion vertébrale
- Disques artificiels
- Proposent une mobilité préservée entre les vertèbres afin de réduire la pression sur les segments adjacents.
- Thérapies conservatrices
- Physiothérapie, gestion de la douleur, et exercices ciblés pour limiter le besoin opératoire.
- Techniques chirurgicales mini-invasives
- Moins traumatisantes pour les tissus et peuvent préserver les structures voisines.
- Stimulateurs médullaires
- Gestion de la douleur neuropathique sans modifier la mécanique vertébrale.
Parcours patient transatlantique
Découvrez comment les patients bénéficient des innovations et pratiques en Europe et Amérique du Nord :
| Étape | Europe | Amérique du Nord |
|---|---|---|
| Diagnostic initial | IRM + évaluation biomécanique approfondie | IRM conventionnelle + consultations multiples |
| Traitements conservateurs | Accès facilité à programmes de kinésithérapie spécialisés | Strong emphasis on medication and pain management |
| Chirurgie | Favorise les techniques mini-invasives et articulaires | Plus fréquemment recours à la fusion classique |
| Suivi postopératoire | Programme multidisciplinaire incluant rééducation | Surveillance clinique avec visites régulières |
Prévenir les complications : conseils pratiques et innovations pour limiter la dégénérescence après chirurgie
Au-delà du choix technique, préserver la santé des segments adjacents passe par une réflexion globale intégrant prévention, suivi et rééducation adaptée. Plusieurs mesures peuvent influencer positivement l’évolution après fusion vertébrale ou implantation dynamique :
- Optimisation de la sélection des patients : privilégier les alternatives à la fusion traditionnelles lorsque les indications le permettent.
- Soutien post-opératoire personnalisé : suivi rigoureux pour anticiper signes précoces de maladie du segment adjacent.
- Programme de rééducation ciblé : renforcement musculaire et amélioration de la posture pour réduire la charge sur le rachis.
- Gestion du poids corporel : limiter le stress mécanique excessif induit par un surpoids.
- Utilisation intelligente des implants dynamiques : technologies récentes permettant un contrôle optimal de la mobilité segmentaire.
Par ailleurs, la recherche récente souligne l’importance d’un diagnostic précoce de la dégénérescence discale avant même la chirurgie, afin d’adapter la stratégie et d’éviter des interventions radicales dues au stress mécanique excessif. Le recours à des technologies de pointe pour monitorer la biomécanique rachidienne en temps réel favorise également une prise en charge proactive.
Pour les patients, il est crucial de bénéficier d’une information claire et accessible, accompagnée d’un accompagnement humain attentif et motivant. Le suivi doit encourager à poser des questions, à comprendre les options thérapeutiques et à envisager une évaluation personnalisée. Chaque cas est unique et mérite une approche sur mesure pour garantir sécurité et meilleure qualité de vie.
Enfin, grâce à la disponibilité de solutions performantes en France, sourcées via des plateformes de coordination spécialisées, il est possible d’accéder à une chirurgie de pointe dans des délais raisonnables, avec un rapport coût-efficacité optimal. Cette approche pragmatique, sécuritaire et innovante fait aujourd’hui référence en matière de traitement des pathologies complexes du rachis notamment en ce qui concerne la fusion vertébrale et ses effets sur les segments adjacents.
Qu’est-ce que la maladie du segment adjacent ?
La maladie du segment adjacent désigne une dégradation accélérée des structures vertébrales situées directement au-dessus ou en dessous d’un segment fusionné, entraînant douleurs et limitations fonctionnelles.
Pourquoi la fusion vertébrale peut-elle aggraver cette maladie ?
La fusion immobilise un segment, ce qui génère un stress mécanique accru sur les segments adjacents, favorisant l’usure prématurée et l’instabilité des articulations proches.
Existe-t-il des alternatives à la fusion pour éviter ces complications ?
Oui, les implants dynamiques comme TOPS ou IntraSPINE permettent de maintenir une certaine mobilité, préservant ainsi les segments adjacents et réduisant le risque de dégénérescence.
Comment un patient peut-il préparer son parcours chirurgical ?
Le patient bénéficie d’une évaluation complète incluant un traitement conservateur, un suivi personnalisé et un accompagnement coordonné entre équipes québécoises et françaises.
Quel rôle joue la Clinique TAGMED dans ce contexte ?
La Clinique TAGMED propose des soins conservateurs avancés, notamment la décompression neurovertébrale, avant toute décision chirurgicale, optimisant les chances de succès et limitant les interventions inutiles.