Implant IntraSPINE® : un pas en avant pour la chirurgie dynamique
January 25, 2026
Stabilisation dynamique : bénéfices à court et long terme
January 27, 2026La fusion lombaire demeure une intervention chirurgicale courante pour traiter divers troubles du rachis, tels que l’arthrose vertébrale, les instabilités segmentaires ou encore certaines déformations. Néanmoins, cette technique, tout en apportant un soulagement initial significatif, n’est pas exempte de contraintes sur le long terme. Parmi les complications préoccupantes figure la dégénérescence des segments adjacents, un phénomène mécanobiologique complexe où les vertèbres voisines de la fusion subissent une usure prématurée, provoquant souvent une recrudescence des douleurs lombaires ou radiculaires plusieurs années après l’intervention. Face à ce défi, la communauté chirurgicale opère un mouvement vers des solutions innovantes, notamment les implants dynamiques comme TOPS et IntraSPINE, qui, en conservant la mobilité rachidienne, tendent à limiter l’impact négatif sur les étages vertébraux adjacents. Les patients québécois, souvent confrontés à des délais importants ou à des coûts élevés dans leur région, peuvent bénéficier de cette expertise française de pointe grâce à une coordination transatlantique assurée par des plateformes spécialisées comme SOS Tourisme Médical, garantissant ainsi un parcours chirurgical sûr, personnalisé et efficace.
Le syndrome du segment adjacent (SSA) constitue une conséquence fréquente, complexe, et parfois insidieuse, de la fusion vertébrale. Celle-ci retire la mobilité à un ou plusieurs étages rachidiens par une arthrodèse, redistribuant les contraintes biomécaniques vers les segments situés au-dessus ou en dessous. Cette redistribution souvent inévitable peut engendrer une accélération de la dégénérescence discale ou des articulations facettaires, provoquant douleurs et limitations fonctionnelles. La compréhension approfondie de ce mécanisme, des risques et des traitements disponibles permet non seulement d’éclairer le parcours du patient, mais aussi de mettre en lumière les pratiques chirurgicales actuelles qui privilégient la sécurité et l’innovation. Intégrer de telles options dans une démarche transatlantique et pluridisciplinaire offre un cadre optimal pour des soins adaptés et modernes.
Comprendre l’impact de la fusion lombaire sur les segments adjacents : mécanismes et manifestations cliniques
La fusion lombaire, ou arthrodèse, consiste à immobiliser chirurgicalement deux vertèbres ou plus, empêchant tout mouvement entre elles pour stabiliser le rachis. Bien que cette intervention produise un effet bénéfique immédiat sur l’instabilité ou la douleur liée à des pathologies précises, elle modifie profondément la mécanique naturelle de la colonne. En supprimant la mobilité au niveau opéré, les vertèbres adjacentes doivent compenser ce déficit par une augmentation de leur mobilité et de la charge qu’elles supportent.
Cette compensation engendre une usure accélérée des disques et des articulations intervertébrales voisines, provoquant ce que l’on nomme la dégénérescence du segment adjacent (TSA). Cliniquement, cette pathologie se traduit souvent par un retour ou une aggravation des douleurs lombaires, des cruralgies voire des sciatiques, survenant plusieurs années après la chirurgie initiale. Une étude biomechanique a révélé que 30 à 40 % des patients ayant subi une fusion lombaire peuvent développer un tel syndrome nécessitant parfois une nouvelle intervention.
Les symptômes du syndrome adjacent peuvent être très variés :
- Douleurs mécaniques lombaires diffuses liées à la dégénérescence discale et articulaire.
- Syndrome radiculaire avec irradiation dans les membres inférieurs (cruralgie, sciatique), parfois dû à la sténose du canal lombaire provoquée par une hypertrophie ligamentaire ou des ostéophytes.
- Instabilité vertébrale responsable d’un spondylolisthésis, c’est-à-dire un glissement antérieur anormal d’une vertèbre.
- Déformations progressives telles que la scoliose dégénérative qui se développe suite à un déséquilibre biomécanique.
Il est important de noter que le positionnement des vertèbres lors de la fusion ainsi que l’état préexistant des segments adjacents jouent un rôle majeur dans la survenue de cette complication. Un bon alignement sagittal respectant l’anatomie individuelle limite la pression excessive sur ces zones. La planification chirurgicale doit donc être rigoureuse et personnalisée pour optimiser ces paramètres.
Pour approfondir cette thématique, plusieurs ressources médicales apportent un éclairage utile, notamment sur les effets biomécaniques observés après une fusion, comme présenté dans un site d’analyse spécialisée en chirurgie rachidienne biomechanical analysis of adjacent segments et dans d’autres revues dédiées au traitement conservateur et chirurgical Clinique TAGMED sur fusion vertébrale.
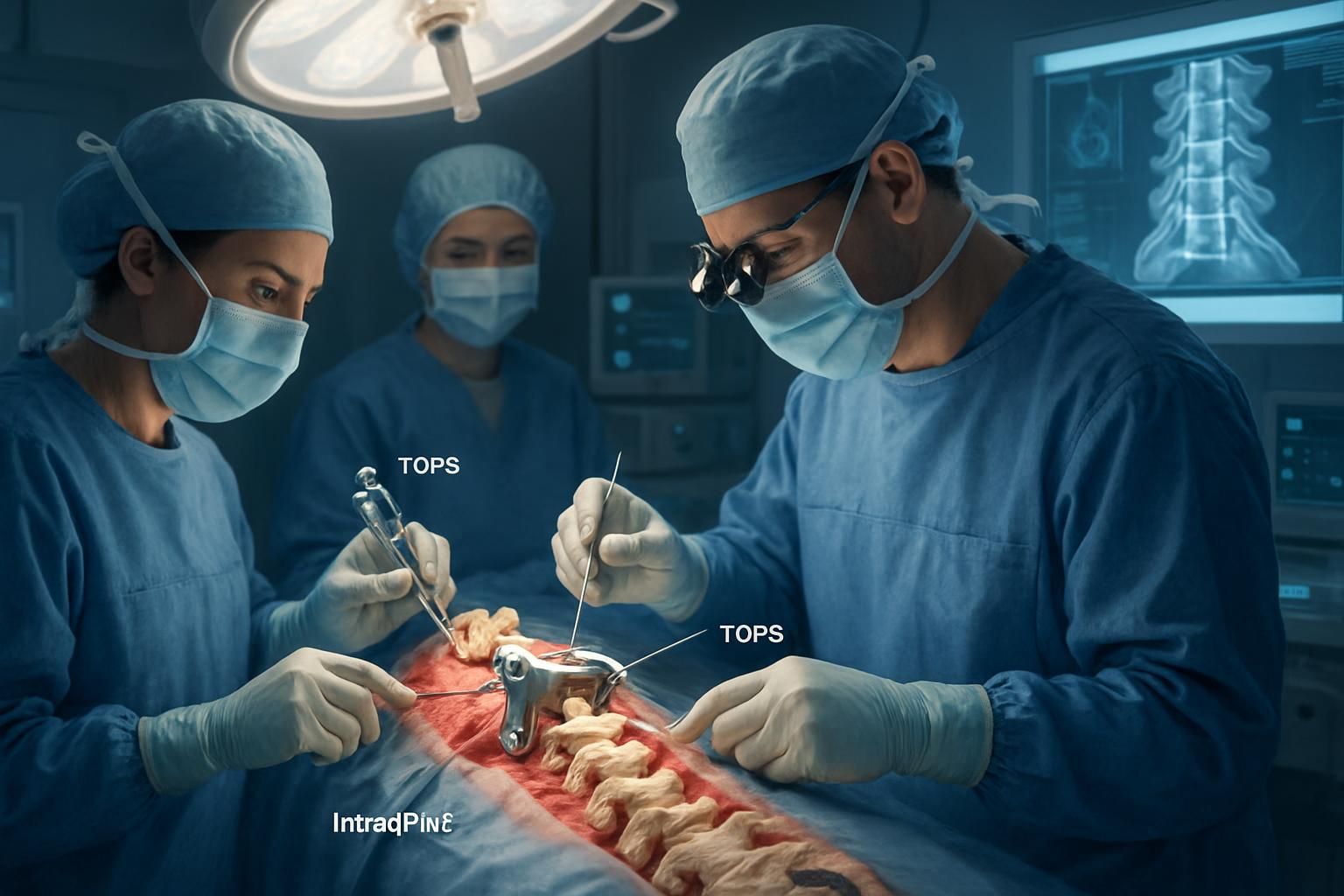
Solutions innovantes pour limiter la dégénérescence adjacente : implants dynamiques et alternatives à l’arthrodèse
Face aux risques reconnus du syndrome adjacent après fusion lombaire, la chirurgie du rachis a vu émerger des techniques novatrices visant à préserver la mobilité vertébrale et à limiter la surcharge biomécanique des étages voisins. Parmi ces avancées, les implants dynamiques tels que le système TOPS et l’implant IntraSPINE occupent une place majeure.
Ces dispositifs ont pour objectif de stabiliser le segment rachidien malade tout en conservant une capacité de mouvement contrôlée. Le système TOPS permet une mobilité multiplanaire limitée pour prévenir les mouvements excessifs, tandis que l’implant IntraSPINE agit comme un coussin dynamique entre les vertèbres, répartissant les contraintes de manière plus physiologique. Cette approche bilie les avantages de la stabilisation avec ceux de la conservation fonctionnelle.
Ces innovations répondent à une préoccupation essentielle : réduire les effets délétères induits par une fusion stricte, notamment la dégénérescence et les douleurs lombaires persistantes. Plusieurs études cliniques démontrent une baisse significative des douleurs et une meilleure qualité de vie sur le long terme chez les patients bénéficiant de ces implants dynamiques comparés à la fusion traditionnelle.
Par ailleurs, il est crucial de souligner que la prothèse discale lombaire constitue également une alternative intéressante pour certains patients. Ces prothèses remplacent le disque naturel endommagé en préservant la mobilité intervertébrale, limitant ainsi l’effet compensatoire sur les segments adjacents. Ce traitement trouve ses indications dans des cas rigoureusement sélectionnés, avec un état correct des articulations facettaires environnantes.
Un tableau synthétise ici les avantages et limites de chaque solution :
| Option chirurgicale | Avantages | Limites |
|---|---|---|
| Fusion lombaire (arthrodèse) | Stabilisation efficace, bien documentée cliniquement | Rigidité, maladies des segments adjacents fréquentes |
| Implants dynamiques (TOPS, IntraSPINE) | Préservation de la mobilité, réduction du stress mécanique, moins de TSA | Indications limitées, expertise chirurgicale requise |
| Prothèse discale lombaire | Conservation quasi naturelle de la mobilité, prévient la dégénérescence adjacente | Non adaptée en cas d’arthrose facettaire avancée |
Pour approfondir les options implantaires modernes et adapté aux douleurs lombaires, les patients peuvent consulter des analyses précises sur les implants dynamiques et leurs indications ou encore les précisions relatives à la alternative IntraSPINE à la fusion lombaire.
Un parcours patient transatlantique coordonné : de l’évaluation à la prise en charge post-opératoire
Le traitement chirurgical du dos, en particulier lorsqu’il s’agit d’implants complexes ou de fusion lombaire, nécessite un parcours structuré et personnalisé. Pour les patients québécois envisageant une intervention en France, la coordination entre les équipes médicales des deux continents prend tout son sens et s’appuie sur une communication fluide et un suivi rigoureux.
Ce parcours commence par une évaluation approfondie incluant l’analyse complète des images médicales (IRM, radiographies), des bilans fonctionnels, ainsi qu’un examen clinique poussé réalisé par des spécialistes français et québécois. Cette étape permet de choisir la solution la plus adaptée entre arthrodèse, implants dynamiques ou traitement conservateur.
Avant toute intervention chirurgicale, il est fondamental de bénéficier d’au moins 3 à 6 mois de traitements non invasifs, comme la décompression neurovertébrale disponible notamment à la Clinique TAGMED. Ces soins ont pour vocation de soulager la douleur, améliorer la fonction rachidienne et parfois retarder ou éviter la chirurgie.
Une fois la décision chirurgicale prise, la coordination transatlantique orchestrée par des plateformes spécialisées telles que SOS Tourisme Médical assure l’organisation du séjour, du transfert jusqu’au suivi postopératoire. Ce service garantit également un accompagnement personnalisé, comprenant des conseils adaptés, un soutien logistique et la prise en charge des rééducations nécessaires après l’opération.
Cette démarche contribue à réduire les délais souvent longs rencontrés au Québec pour accéder à des techniques chirurgicales innovantes, offrant ainsi un rapport qualité-prix intéressant et une expérience patient sécurisée. Le cadrage médical confortable rassure les patients, particulièrement dans les cas complexes impliquant des implants dynamiques ou des reconstructions rachidiennes sophistiquées.
Prévenir la dégénérescence des segments adjacents après fusion lombaire : conseils pratiques
La prévention de la maladie du segment adjacent après une fusion lombaire constitue un enjeu majeur pour optimiser la qualité de vie des patients et prolonger les bénéfices chirurgicaux. Au-delà du choix de la technique chirurgicale, plusieurs facteurs liés à la préparation, au suivi et aux modalités de rééducation jouent un rôle essentiel.
Voici les points clés à surveiller dans la prise en charge postopératoire :
- Sélection rigoureuse des patients : privilégier les techniques dynamiques ou prothétiques lorsque l’anatomie et les symptômes le permettent.
- Positionnement optimal de la fusion : planification chirurgicale utilisant des outils d’imagerie avancée afin de respecter l’équilibre sagittal et limiter les contraintes sur les segments adjacents.
- Suivi post-opératoire personnalisé : contrôle régulier de la mobilité et des signes précoces de dégénérescence sur les vertèbres voisines.
- Programme de rééducation ciblé : renforcement musculaire du tronc et amélioration de la posture pour mieux répartir les charges mécaniques.
- Gestion du poids corporel : réduction du surpoids pour diminuer la pression vertébrale.
- Suivi médical rigoureux : mise en place d’antalgie adaptée et recours éventuel aux infiltrations pour contrôler la douleur.
L’innovation technologique inclut aussi l’émergence d’outils de monitorage biomécanique en temps réel, destinés à prévenir la surcharge sur les segments vertébraux non fusionnés. Ces technologies promettent d’affiner le suivi clinique et d’adapter les protocoles de soins en continu, pour un meilleur pronostic fonctionnel.
Pour mieux comprendre les risques liés à la fusion et l’importance d’une prévention rigoureuse, les patients peuvent consulter des documents complets sur la fusion lombaire et ses complications ainsi que sur les différences entre fusion et stabilisation dynamique, éclairant en détail les innovations sous-jacentes.
Prévention de la dégénérescence du segment adjacent après fusion lombaire
Cette infographie interactive présente les principales interventions pour limiter l’impact de la fusion lombaire sur les segments adjacents.
Cliquez sur un élément ci-dessus pour voir la description détaillée.
La vidéo illustre les conséquences mécaniques de la fusion lombaire sur les segments adjacents ainsi que les solutions chirurgicales modernes encourageant la mobilité et la sécurité du rachis.
Impacts biomécaniques et choix chirurgicaux pour limiter la maladie du segment adjacent
La chirurgie de la fusion impose une modification importante de la biomécanique vertébrale. La diminution voire la suppression de la mobilité d’un segment vertébral entraîne une redistribution des forces sur les segments adjacents. Ces derniers subissent un stress mécanique accru, avec un risque de dégénérescence prématurée du disque et des articulations facetaires. En fonction du niveau opéré et de la taille de la fusion, le phénomène peut varier d’intensité.
Le profil du patient, y compris son âge, son sexe et l’état de ses segments adjacents avant intervention, s’avère déterminant pour prédire les complications possibles. Par exemple, les femmes en période post-ménopausique sont plus susceptibles de développer une maladie du segment adjacent en raison d’une fragilité osseuse accrue.
Les avancées dans la sélection des patients et la planification pré-opératoire exploitent désormais des techniques d’imagerie avancée combinant IRM et scanner, permettant d’analyser finement l’état des disques et articulations situés au-dessus et en dessous de la zone fusionnée. La qualité du positionnement de la fusion est également un pilier fondamental ; une arthrodèse réalisée dans une position non physiologique induit un effet domino délétère sur les segments adjacents.
Les chirurgies de stabilisation dynamique interviennent ici comme une alternative prometteuse. En maintenant un degré de mobilité segmentaire, comme le montre une étude approfondie disponible sur le site fusion vs stabilisation dynamique, elles permettent de contrôler la surcharge mécanique tout en conservant la fonction. Cette évolution technique, combinée à un suivi rigoureux, contribue à réduire le risque de re-chirurgie et à améliorer le confort du patient à long terme.
Pour les cas complexes, la chirurgie latérale pré-psoas est une option d’avenir, permettant une correction précise de la maladie du segment adjacent sans recours à des interventions invasives majeures, comme illustré dans des publications spécialisées fusion pré-psoas latérale.
Le choix du traitement chirurgical, qu’il s’agisse d’une arthrodèse, d’implants dynamiques ou d’une décompression spécialisée, doit s’intégrer dans un projet global, rigoureux et personnalisé. Ce projet se construit idéalement autour d’une équipe pluridisciplinaire expérimentée coordonnant les soins entre la France et le Québec.
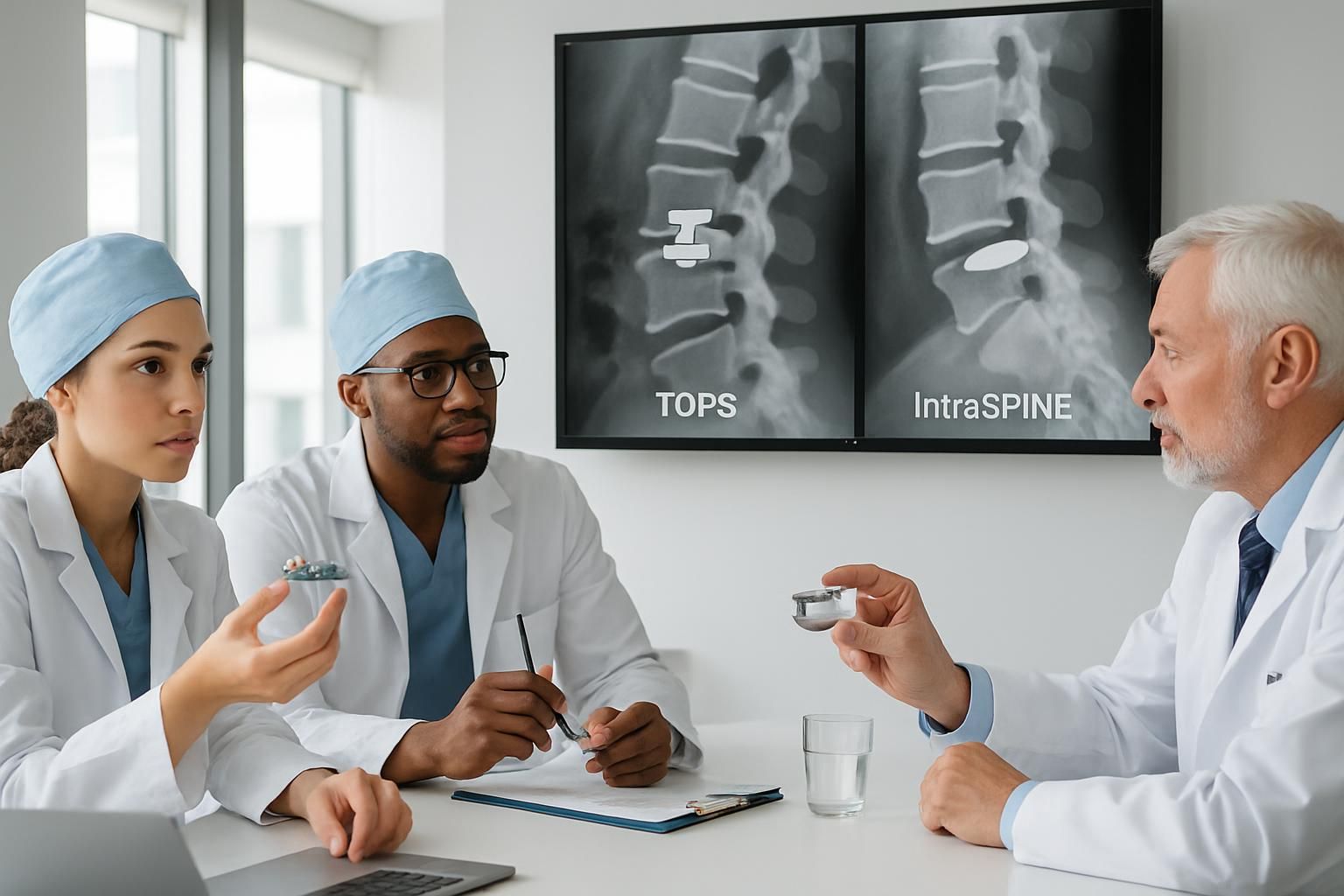
Qu’est-ce que la maladie du segment adjacent après fusion lombaire ?
Il s’agit de la dégénérescence accélérée des disques ou articulations situés au-dessus ou en dessous d’un segment vertébral fusionné, provoquant souvent douleurs lombaires et radiculaires plusieurs années après l’intervention.
Comment les implants dynamiques peuvent-ils aider à préserver la mobilité vertébrale ?
Les implants dynamiques comme TOPS ou IntraSPINE stabilisent la colonne tout en permettant une certaine mobilité, réduisant ainsi le stress mécanique sur les segments adjacents et limitant la dégénérescence.
Quels sont les critères pour choisir entre fusion et implant dynamique ?
Le choix dépend de nombreux facteurs incluant l’état des segments adjacents, l’anatomie du patient, les symptômes et la rigueur du suivi préopératoire, souvent déterminé lors d’une évaluation pluridisciplinaire approfondie.
Le parcours chirurgical en France est-il adapté aux patients québécois ?
Oui, grâce à une coordination transatlantique organisée via des plateformes spécialisées comme SOS Tourisme Médical, les patients bénéficient d’un suivi complet, rapide et personnalisé, avec un accompagnement avant, pendant et après l’intervention.
Quand envisager une chirurgie après des traitements conservateurs ?
La chirurgie est généralement envisagée après un minimum de 3 à 6 mois de traitements conservateurs bien conduits, incluant kinésithérapie, analgesie et techniques de décompression comme proposées par la Clinique TAGMED.
Pour en savoir plus ou pour une évaluation personnalisée, visitez SOS Tourisme Médical.




