
Prothèse discale cervicale : avantages et limitations
December 22, 2025
Chirurgie du dos en France : centres spécialisés et expertises reconnues
December 25, 2025La prise en charge des pathologies rachidiennes représente un défi majeur pour de nombreux patients, particulièrement ceux issus du Québec, confrontés à des délais d’attente prolongés et à des coûts parfois prohibitifs dans leur système de santé local. Dans ce contexte, la France émerge comme une destination de choix, offrant un accès à des chirurgies du dos innovantes intégrant des technologies avancées et des implants dynamiques. Ces avancées permettent de réconcilier performance chirurgicale et préservation de la mobilité vertébrale, tout en garantissant une sécurité optimale. Le choix entre une chirurgie de fusion vertébrale et une chirurgie « Motion », qui privilégie la stabilisation dynamique, constitue aujourd’hui un pivot essentiel influant fortement sur la santé globale du patient, sa récupération post-opératoire et son retour à une qualité de vie active.
En s’appuyant sur une coordination rigoureuse entre le Québec et les centres spécialisés français, ainsi que sur un accompagnement personnalisé, une équipe multidisciplinaire d’experts en implants rachidiens assure un parcours fluide et sécurisé. L’intégration préalable de traitements conservateurs, notamment la décompression neurovertébrale robotisée disponible à la Clinique TAGMED, est au cœur d’une démarche réfléchie permettant de mieux cibler l’intervention chirurgicale la plus adaptée. Avec une pédagogie claire, les patients sont ainsi amenés à comprendre les bénéfices biomécaniques des différentes modalités, les potentiels risques et les implications à long terme sur leur stabilité spinale et leur douleur chronique.
Différences fondamentales entre chirurgie Motion et fusion rachidienne : comprendre les mécanismes et impacts
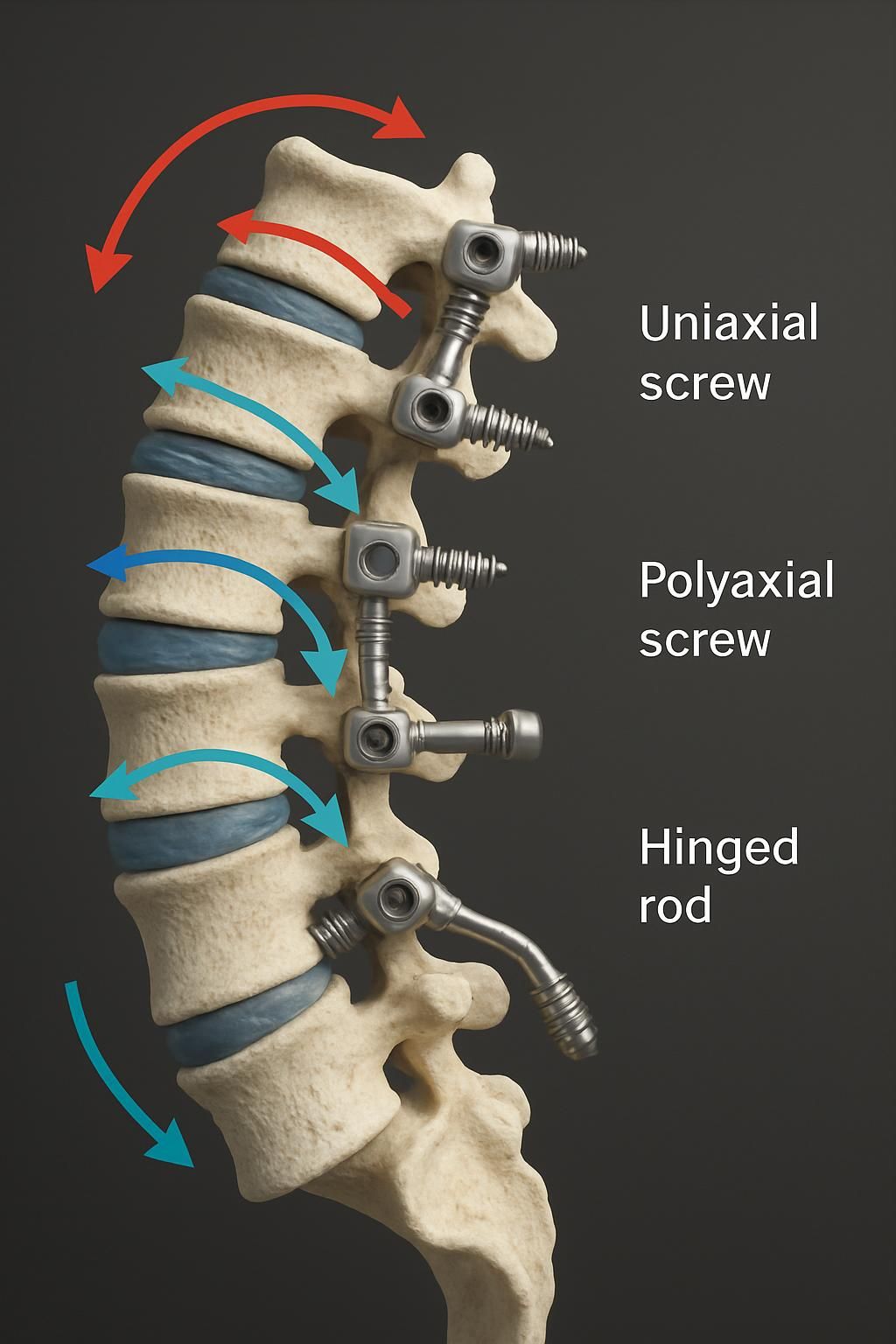
La chirurgie vertébrale offre principalement deux grandes voies thérapeutiques : la fusion rachidienne traditionnelle et la chirurgie Motion, basée sur la préservation du mouvement naturel. Ces approches divergeant par leur principe biomécanique ont des conséquences directes sur la mobilité vertébrale et la santé globale du patient.
La fusion vertébrale : une immobilisation ciblée mais contraignante
La fusion consiste à bloquer un ou plusieurs segments vertébraux pour stabiliser la colonne dans les situations d’instabilités majeures, scolioses sévères ou discopathies avancées. Cette soudure osseuse entre les vertèbres élimine pratiquement tout mouvement du segment concerné, avec pour objectif une réduction durable de la douleur et un meilleur alignement. Toutefois, cette rigidité entraîne souvent une surcharge mécanique sur les segments adjacents, favorisant une dégénérescence accélérée et contribuant parfois à des complications chirurgicales.
Sur le plan fonctionnel, la perte de flexion, d’extension et de rotation locale peut altérer significativement la qualité de vie, particulièrement chez les patients actifs. La récupération post-opératoire est également plus longue, avec une hospitalisation pouvant s’étendre de deux à cinq jours. Malgré son statut de traitement éprouvé, la fusion vertébrale impose une certaine rigidité qui peut limiter la reprise des activités sportives, voire quotidiennes.
Chirurgie Motion : préserver le mouvement grâce à des implants dynamiques innovants
La chirurgie Motion met en œuvre des systèmes d’implants conçus spécifiquement pour offrir une stabilisation tout en maintenant une amplitude de mouvement proche de la physiologie naturelle (60 à 80 %). Des dispositifs tels que le TOPS ou la prothèse IntraSPINE permettent d’absorber les contraintes mécaniques et de reproduire la cinématique physiologique de la colonne vertébrale.
Les bénéfices pour le patient sont multiples : non seulement la mobilité est conservée, mais la posture et l’équilibre postural sont également mieux maintenus, ce qui réduit les risques de chutes et de douleurs neuropathiques. La récupération post-opératoire est accélérée, le séjour hospitalier généralement court (2 à 4 jours), et le risque d’arthrose des segments voisins est considérablement réduit. Ceci s’inscrit parfaitement dans une vision holistique visant à améliorer la santé globale des patients tout en minimisant les impacts secondaires.
Parcours patient transatlantique : une coordination experte pour un accompagnement sécurisé
Pour les patients québécois, accéder à une chirurgie Motion ou une chirurgie de fusion en France, c’est bénéficier d’un parcours de soins complet, encadré par des experts tels que Louis Blanchard, reconnu pour sa maîtrise des implants vertébraux dynamiques et des innovations chirurgicales du dos. Cet accompagnement s’appuie sur une collaboration étroite entre des centres de pointe en France et des structures spécialisées au Québec, garantissant un suivi personnalisé avant, pendant et après l’intervention.
Étapes clés de l’évaluation et préparation par une équipe multidisciplinaire
Le parcours débute par une évaluation complète du dossier médical, qui inclut souvent une analyse approfondie via imageries IRM ou scanner, ainsi que des bilans fonctionnels. Cette phase préliminaire vise à mieux comprendre la nature des douleurs chroniques et la stabilité spinale.
Préalablement à toute chirurgie, une étape incontournable demeure le traitement conservateur, comme la décompression neurovertébrale robotisée offerte à la Clinique TAGMED. Cette méthode avancée permet d’agir efficacement sur la compression nerveuse et de tenter de soulager les symptômes avant d’envisager une intervention invasive.
Organisation logistique et intervention en centres spécialisés en France
La préparation du séjour médical est pilotée par SOS Tourisme Médical et le réseau Franchir, qui sélectionnent le chirurgien adapté et le site opératoire avec un haut niveau d’exigence scientifique et technique. Ces centres disposent des dernières technologies, incluant assistance robotique et implants brevetés comme TOPS ou IntraSPINE.
L’intervention chirurgicale allie précision technologique et expertise humaine, assurant un meilleur contrôle des risques et une optimisation de la récupération post-opératoire. Le suivi, essentiel, est ensuite assuré en tandem avec Neurothérapie Montréal, assurant continuité et adaptations personnalisées des soins.
Avantages biomécaniques et fonctionnels des implants dynamiques : quels bénéfices sur la qualité de vie ?
Au-delà de la simple action mécanique, les implants dynamiques impactent significativement la santé globale du patient. En conservant une mobilité partielle du rachis, ils préservent l’équilibre musculaire et réduisent la surcharge environnementale sur les disques et facettes articulaires adjacentes.
Cette conservation du mouvement est synonyme d’une meilleure posture, limitant également les risques de compensations délétères qui peuvent entraîner douleurs et dégénérescences secondaires. Ainsi, la chirurgie Motion agit favorablement sur la douleur chronique, en particulier les douleurs neuropathiques du dos, généralement associées à l’arthrose et aux compressions nerveuses.
| Caractéristique | Chirurgie de fusion | Chirurgie Motion |
|---|---|---|
| Mobilité vertébrale | Perte totale à segment traité | Conservée à 60-80% |
| Durée hospitalisation | 2 à 5 jours | 2 à 4 jours |
| Risque de complications secondaires | Arthrose des segments adjacents, pseudarthrose | Moins de récidive, réduction arthrose adjacent |
| Récupération fonctionnelle | Longue, limitation post-opératoire | Accélérée, meilleure fonction musculaire |
| Qualité de vie | Réduite par rigidité locale | Améliorée grâce à la mobilité préservée |
Par ailleurs, les patients opérés avec des implants dynamiques bénéficient souvent d’une meilleure reprise sportive et réduisent le risque de réintervention, comme l’expliquent plusieurs études mises en lumière sur la réduction des taux de réopération en chirurgie Motion.
Comparer Chirurgie Motion vs Fusion
Découvrez les différences clés entre la chirurgie de fusion vertébrale et la chirurgie motion, et leur impact sur la santé globale du patient.
| Critère | Fusion | Motion |
|---|
* Utilisez le filtre ci-dessus pour rechercher un critère précis. Cliquez sur les en-têtes pour trier.
Le respect des traitements conservateurs : un préalable essentiel avant la chirurgie du dos
Une prise en charge rationnelle de la douleur chronique et des troubles persistants du rachis ne saurait se limiter à l’approche chirurgicale. En effet, l’intégration de protocoles conservateurs sur une période de 3 à 6 mois est indispensable avant toute décision opératoire. Cela inclut notamment les traitements proposés à la Clinique TAGMED, spécialisée dans la décompression neurovertébrale robotisée.
- Décompression neurovertébrale robotisée : traction ciblée et contrôlée améliorant l’état des racines nerveuses comprimées.
- Ostéopathie et kinésithérapie : renforcement musculaire, correction posturale et amélioration de la mobilité fonctionnelle.
- Mesures ergonomiques et éducation thérapeutique : adaptation de l’environnement quotidien pour limiter les contraintes mécaniques.
- Gestion des facteurs de risque : conseils sur l’hygiène de vie, le poids et la prévention des rechutes.
Ce protocole rigoureux vise non seulement à réduire la douleur, mais aussi à optimiser la santé globale et la stabilité spinale. Par ailleurs, il permet de mieux cibler les patients qui tireront réellement bénéfice d’une chirurgie, éliminant ainsi les interventions prématurées et limitant les complications potentielles.
Innovation et expertise d’excellence : un engagement pour la sécurité et la réussite
La chirurgie du rachis en France, au travers des implants dynamiques et des interventions assistées par robotique, s’appuie sur une maîtrise rigoureuse des technologies les plus avancées. Louis Blanchard, expert reconnu dans ce domaine, joue un rôle fondamental en assurant un accompagnement pédagogique qui éclaire patients et professionnels.
Son expertise s’appuie sur une connaissance approfondie des dispositifs comme TOPS ou IntraSPINE et une collaboration continue avec des centres de pointe. Ce modèle intègre simultanément les exigences de sécurité, la rigueur scientifique et l’innovation, toujours dans une perspective centrée sur le bien-être du patient. L’approche harmonise ainsi la précision technique avec une prise en charge humaine, favorisant un climat de confiance indispensable.
La qualité de vie retrouvée, grâce à la préservation de la mobilité vertébrale et à une réadaptation personnalisée, illustre la valeur ajoutée de cette offre chirurgicale unique et différenciante. De plus, le parcours transatlantique garantit une continuité des soins, de l’évaluation initiale jusqu’au suivi post-opératoire, rendant accessible une chirurgie de haut niveau aux patients canadiens désirant des alternatives aux soins locaux.
L’intégration de techniques mini-invasives, combinées aux implants dynamiques, contribue également à une réduction des douleurs post-opératoires et favorise un retour rapide à la vie active, ce qui constitue une avancée majeure dans la chirurgie rachidienne contemporaine.

Quels sont les critères déterminants pour choisir entre chirurgie Motion et fusion ?
Le choix repose principalement sur l’évaluation de la stabilité rachidienne, la sévérité de la dégénérescence, la présence de déformations et l’état général du patient. Une analyse approfondie des imageries et des bilans fonctionnels par des experts est indispensable.
Quels sont les risques associés à la fusion vertébrale ?
La fusion expose à une perte de mobilité du segment traité, un risque d’arthrose au niveau des segments adjacents, ainsi qu’à d’éventuelles complications comme la pseudarthrose ou des douleurs neuropathiques.
La chirurgie Motion permet-elle un retour rapide aux activités sportives ?
Oui, grâce à la préservation partielle de la mobilité et à une récupération post-opératoire plus rapide, les patients bénéficient souvent d’un retour plus précoce aux activités physiques, y compris sportives.
Pourquoi est-il essentiel d’effectuer un traitement conservateur avant la chirurgie ?
Les traitements conservateurs permettent de réduire la douleur et d’améliorer la fonction vertébrale sans chirurgie, diminuant les risques postopératoires et aidant à identifier les patients réellement nécessitant une intervention chirurgicale.
Comment se déroule le suivi post-opératoire dans un parcours transatlantique ?
Le suivi est assuré en collaboration entre les équipes françaises et les partenaires québécois, avec des consultations régulières, des bilans de rééducation et une surveillance rigoureuse pour prévenir les complications et optimiser la récupération.
Pour en savoir plus ou pour une évaluation personnalisée, visitez SOS Tourisme Médical.




