Fusion vertébrale : alternatives pour la prévention de l’ASD
April 11, 2026
Chirurgie du rachis : les nouvelles approches
April 13, 2026Face aux défis que représentent les douleurs chroniques du dos et les pathologies vertébrales, la stabilisation dynamique s’impose comme une alternative chirurgicale innovante à la fusion classique. Cette démarche, de plus en plus plébiscitée par les patients québécois aspirant à un traitement efficace tout en préservant la mobilité naturelle du rachis, trouve un champ d’application privilégié dans les centres de chirurgie spécialisés en France. En effet, l’évolution des implants vertébraux dynamiques, tels que le système TOPS et l’implant IntraSPINE, offre une solution technique permettant de contrôler la stabilité du dos sans rigidifier excessivement les segments vertébraux, limitant ainsi les risques liés à l’arthrodèse traditionnelle. La complexité biomécanique de ces dispositifs, couplée à un accompagnement transatlantique personnalisé, renforce la sécurité et l’efficacité médicale, tout en optimisant le retour fonctionnel des patients.
La stabilisation dynamique est ainsi le fruit d’une expertise scientifique rigoureuse et d’une collaboration étroite entre chirurgiens spécialisés, ingénieurs biomédicaux et équipes multidisciplinaires franco-québécoises, avec une attention particulière portée à la pédagogie pour accompagner chaque patient dans une compréhension claire et rassurante de son parcours. Ce choix novateur participe à une meilleure gestion des contraintes mécaniques du rachis tout en s’inscrivant dans une trajectoire économique favorable et humaine, notamment grâce à la coordination facilitée par des plateformes comme SOS Tourisme Médical.
Comprendre la stabilisation dynamique : principes biomécaniques et innovations en implants vertébraux
La stabilisation dynamique repose sur un concept biomécanique fondamental : limiter uniquement les excès de mouvement vertébral responsables de douleurs ou d’instabilités pathologiques, tout en préservant la mobilité naturelle restante du segment ciblé. Contrairement à la fusion vertébrale traditionnelle, qui crée une rigidité complète par la soudure osseuse entre deux vertèbres, cette technique utilise des implants spécialement conçus pour guider le mouvement sans l’éliminer.
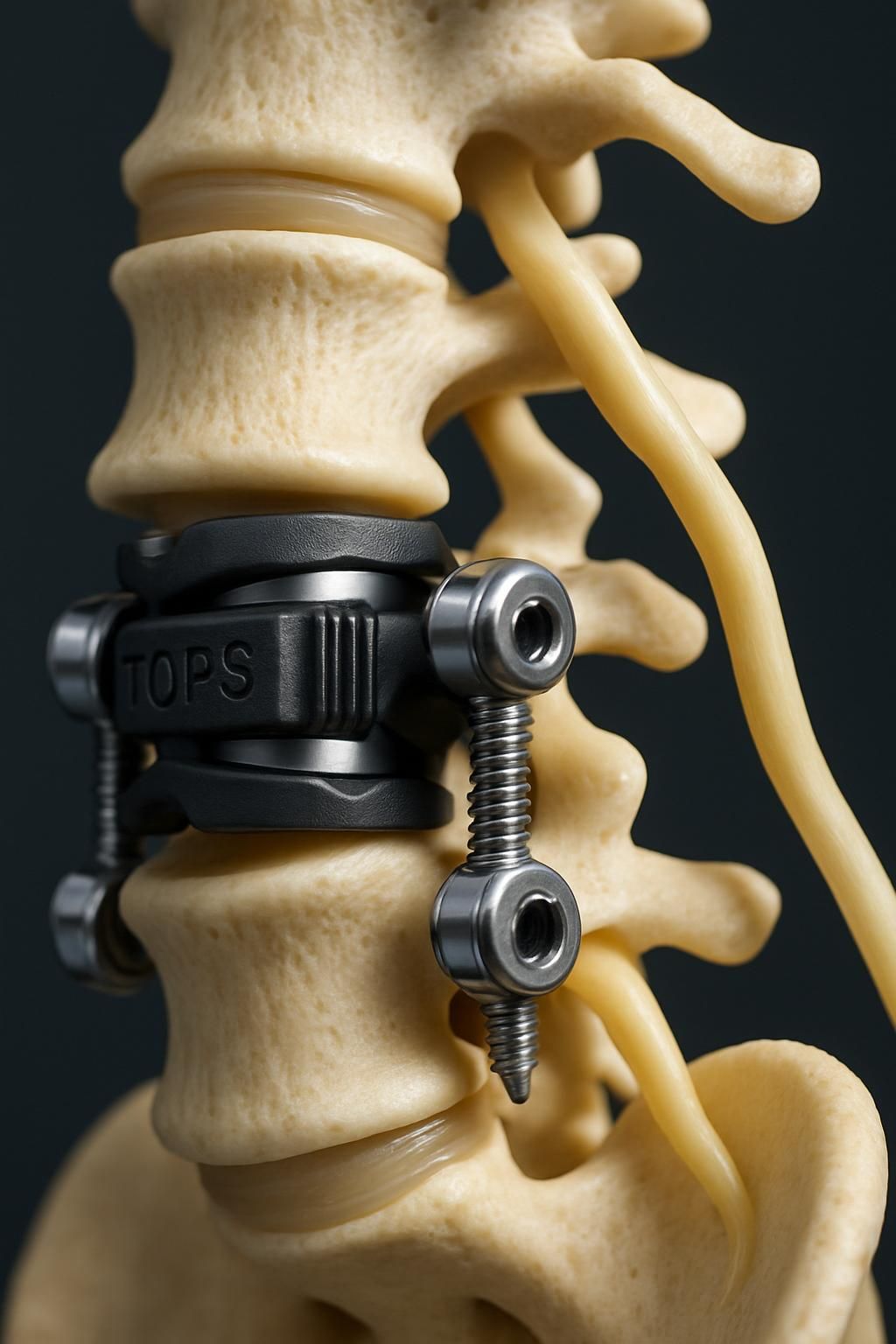
Deux systèmes emblématiques illustrent cette avancée : le système TOPS et l’implant IntraSPINE. Ces dispositifs, reconnus pour leur efficacité dans le contrôle de la stabilité post-opératoire, intègrent des composants flexibles et des mécanismes adaptatifs qui reproduisent le comportement physiologique du rachis. Le système TOPS, par exemple, stabilise la colonne tout en autorisant des mouvements de rotation et de flexion-extension mesurés, grâce à une articulation mécanique sophistiquée. Ce contrôle précis, soutenu par une décompression nerveuse associée, contribue à un soulagement durable des symptômes.
L’implant IntraSPINE, quant à lui, se positionne dans l’espace intervertébral pour assurer une traction légère et une décompression dynamique, sans nécessiter de fusion osseuse. Cette approche moins invasive favorise une récupération fonctionnelle rapide et réduit les risques de complications qui peuvent découler des interventions plus lourdes.
L’adoption de ces technologies de pointe répond à une gestion complète des défis biomécaniques de la colonne vertébrale, comparable à la réponse sophistiquée des systèmes électroniques dans la gestion des fluctuations de puissance électrique. Tout comme les systèmes électroniques stabilisent la tension et assurent un freinage ou une traction contrôlée dans la technologie automobile, les implants dynamiques veillent à la gestion fine de la trajectoire et des forces appliquées à la colonne vertébrale. Cette analogie illustre la complexité et la finesse du contrôle de stabilité qu’offre la stabilisation dynamique.
Toutefois, cette innovation exige que la sélection des patients soit rigoureuse, reposant sur une évaluation approfondie des images radiologiques, un examen clinique précis et une réponse insuffisante aux traitements conservateurs, notamment la décompression neurovertébrale initialement accessible à la Clinique TAGMED. Cette étape préalable est essentielle pour garantir que la chirurgie s’insère dans un cadre thérapeutique complet et adossé à la sécurité du patient.
Stabilisation dynamique et chirurgie du dos en France : un parcours patient adapté et coordonné
Pour les patients québécois envisageant une chirurgie du dos, la France représente une destination de choix grâce à ses centres de pointe et à la forte expertise dans les implants dynamiques. Ce choix engage un parcours complexe mais parfaitement orchestré, garantissant une prise en charge médicale intégrée et personnalisée du premier rendez-vous à la réhabilitation post-opératoire.
Le parcours débute par une évaluation initiale réalisée souvent au Québec, qui inclut des examens d’imagerie avancés, des bilans fonctionnels et une consultation avec des experts locaux. Ensuite, une téléconsultation est organisée avec des équipes chirurgicales françaises spécialisées, qui évaluent la pertinence d’une stabilisation dynamique en fonction du dossier clinique du patient. Cette coordination transatlantique se fait avec la plateforme SOS Tourisme Médical, offrant un accompagnement administratif, logistique et médical adapté.
Une phase conservatrice, d’une durée de 3 à 6 mois, est systématiquement recommandée, intégrant notamment la décompression neurovertébrale réalisée dans des structures partenaires telles que la Clinique TAGMED. Ce processus garantit de ne recourir à la chirurgie qu’en cas d’échec des traitements non invasifs, en conformité avec les bonnes pratiques internationales.
Lorsque la chirurgie est validée, le patient est accueilli dans un centre français spécialisé. L’intervention, grâce à un protocole rigoureux et une maîtrise des technologies d’implants dynamiques, se déroule dans un environnement de haute sécurité. Le suivi post-opératoire est assuré conjointement par des équipes multidisciplinaires franco-québécoises, garantissant un retour optimal et un contrôle strict des implants.
- Consultation pré-opératoire en téléconsultation
- Traitement conservateur avancé (décompression neurovertébrale)
- Intervention chirurgicale avec implants TOPS ou IntraSPINE
- Suivi post-opératoire rapproché et réhabilitation adaptée
- Coordination pour le retour au Québec et surveillance à long terme
Cette organisation favorise la réduction des délais, la maîtrise des coûts et la qualité des soins. Elle reflète la volonté d’allier sécurité, rigueur scientifique et innovation au bénéfice du patient québécois.
Avantages biomécaniques et fonctionnels des implants dynamiques : préservation de la mobilité et réduction des risques
L’un des atouts majeurs de la stabilisation dynamique réside dans sa capacité à préserver la mobilité segmentaire tout en assurant une stabilité suffisante pour soulager les douleurs. Cette approche biomécanique innovante limite les effets secondaires lourds souvent rencontrés après une chirurgie de fusion.
En neutralisant uniquement les mouvements excessifs responsables de l’instabilité, les systèmes comme TOPS respectent la mécanique vertébrale naturelle. Ceci limite la sursollicitation des segments adjacents, un phénomène à l’origine de la « maladie du segment adjacent » fréquemment observée après arthrodèse. Cette complication provoque souvent la nécessité d’une nouvelle intervention. Ainsi, le choix d’implants dynamiques permet d’éviter en grande partie cette cascade mécanique délétère.
Par ailleurs, l’amplitude contrôlée retrouvée favorise un retour rapide aux activités quotidiennes, sportives et professionnelles. La réhabilitation peut s’appuyer sur une mobilité partielle, moins contraignante pour le patient. À ce titre, un patient opéré de stabilisation dynamique bénéficie généralement d’un séjour hospitalier plus court, entre 2 à 5 jours, contre 3 à 7 jours pour une arthrodèse classique.
| Critères | Fusion Vertébrale | Stabilisation Dynamique |
|---|---|---|
| Objectif biomécanique | Éliminer totalement le mouvement | Limiter les mouvements excessifs, préserver la mobilité |
| Type d’implant | Vis, tiges métalliques rigides | Dispositifs flexibles : TOPS, IntraSPINE |
| Impact sur segments adjacents | Stress mécanique accru, usure accélérée | Réduction des risques d’usure |
| Mobilité postopératoire | Mobilité généralement perdue | Mobilité partielle maintenue |
| Durée de la récupération | 4 à 6 mois | 2 à 4 mois |
Cependant, la stabilisation dynamique n’est pas dénuée de limites. Le suivi post-opératoire doit être régulier pour détecter toute défaillance mécanique ou risque de descellement des implants. Par ailleurs, cette technique n’est pas toujours indiquée selon le degré d’instabilité ou de dégénérescence discale.
Sécurité et rigueur scientifique : encadrement des innovations et suivi spécialisé
Le recours à la stabilisation dynamique doit impérativement s’appuyer sur une démarche scientifique sérieuse. La chirurgie du rachis, impliquant des composants implantables, nécessite un respect strict des normes internationales, tant au niveau chirurgical que de la qualité des implants. Les fabricants et chirurgiens partenaires en France appliquent des standards exigeants pour garantir la sécurité des patients.
Au fil des années, les études cliniques publiées dans des revues spécialisées, telles que celles synthétisées sur ScienceDirect, démontrent que la stabilisation dynamique offre des résultats prometteurs sur la gestion des douleurs et le maintien fonctionnel. Toutefois, en 2026, la prudence scientifique recommande un suivi à long terme pour évaluer la durabilité des implants, prévenir les complications et affiner les indications. L’expertise française, reconnue mondialement, s’illustre par l’accompagnement personnalisé et la capacité à intégrer les retours cliniques dans une amélioration continue des protocoles et technologies.
De plus, la collaboration médicale entre spécialistes québécois et français, soutenue par des plateformes dédiées telles que SOS Tourisme Médical, assure un continuum de soins sécuritaire. Cette coordination permet notamment une préparation optimale de la chirurgie, un contrôle des risques liés à l’implantation et une gestion dynamique de la réhabilitation adaptée aux particularités du patient, en conformité avec les recommandations internationales. Cela inclut aussi une attention à la dimension humaine, essentielle pour renforcer la confiance et réduire les appréhensions liées à la prise en charge chirurgicale.
Différences fonctionnelles et qualité de vie post-opératoire : choix éclairé pour chaque patient
Quand vient le temps de décider entre fusion vertébrale et stabilisation dynamique, il est crucial d’évaluer l’impact fonctionnel à long terme et la capacité à retrouver une qualité de vie satisfaisante. Chaque patient présente une problématique propre, influencée par son âge, son activité physique, ses attentes et son dossier médical.
La fusion reste souvent la méthode privilégiée en cas d’instabilité sévère ou de lésions avancées, offrant un contrôle solide mais au prix d’une rigidité segmentaire qui réduit la souplesse du dos. Des patients rapportent parfois une restriction durable dans leurs activités ou une fatigue musculaire accrue, limitant leur mode de vie actif.
À l’inverse, la stabilisation dynamique favorise une réintégration plus rapide dans la vie quotidienne, notamment grâce à la préservation de la mobilité fonctionnelle. Ce bénéfice se traduit par une meilleure adaptation biomécanique et une diminution des douleurs neuropathiques associées. Les patients actifs et soucieux de conserver une amplitude de mouvement s’orientent naturellement vers ces solutions. Néanmoins, il est important de noter que cette technologie demande un suivi médical étroit pour prévenir les complications spécifiques liées aux implants.
Pour illustrer clairement ces différences, voici un tableau comparatif synthétique :
| Critère | Fusion Vertébrale | Stabilisation Dynamique |
|---|---|---|
| Durée moyenne intervention | 90-180 minutes | 100-200 minutes |
| Temps d’hospitalisation | 3-7 jours | 2-5 jours |
| Récupération fonctionnelle | 4-6 mois | 2-4 mois |
| Maintien de la mobilité segmentaire | Non | Oui |
| Risques de complications implantaires | Faibles, mais rigidité accrue | Plus élevés, nécessitant un suivi accru |
| Impact sur qualité de vie | Amélioration mais restrictions possibles | Amélioration avec liberté de mouvement |
Le processus de sélection repose donc sur une individualisation poussée, avec un échange constant entre les équipes médicales françaises et québécoises, assurant un choix adapté et une vision réaliste des bénéfices et limites.
Comparaison : Stabilisation Dynamique vs Fusion Vertébrale
Choisissez les critères à afficher, triez par colonne et filtrez pour mieux analyser les avantages et limites de chaque méthode.
| Critère | Stabilisation Dynamique | Fusion Vertébrale |
|---|

Quels sont les principaux avantages de la stabilisation dynamique par rapport à la fusion ?
La stabilisation dynamique préserve une mobilité partielle de la colonne, réduit le stress sur les segments adjacents et favorise une réhabilitation fonctionnelle plus rapide avec un retour plus rapide aux activités habituelles.
Y a-t-il des risques spécifiques liés aux implants dynamiques ?
Oui, les implants dynamiques présentent un risque plus élevé de défaillance mécanique ou de descellement, ce qui nécessitent un suivi post-opératoire rigoureux pour assurer leur intégrité et leur efficacité à long terme.
Pourquoi faut-il privilégier un traitement conservateur avant toute chirurgie ?
Il est essentiel d’effectuer un traitement conservateur complet, incluant la décompression neurovertébrale comme disponible à la Clinique TAGMED, afin de limiter le recours à la chirurgie ou de mieux préparer le patient lorsqu’elle devient nécessaire.
Comment se déroule le suivi post-opératoire après une stabilisation dynamique ?
Le suivi implique des consultations régulières pour contrôler l’état des implants, une réhabilitation adaptée à la mobilité segmentaire préservée et une coordination entre les équipes françaises et québécoises pour un accompagnement fluide.
Quels critères déterminent la candidature à la stabilisation dynamique ?
Sont candidats généralement les patients actifs présentant une douleur persistante malgré traitements non chirurgicaux, une instabilité modérée et des caractéristiques radiologiques compatibles, ainsi qu’un mode de vie propice à une bonne récupération.




