
Stabilisation dynamique : réduction des douleurs post-opératoires
November 6, 2025
Prothèses discales cervicales : retour rapide aux activités professionnelles
November 8, 2025Dans un contexte médical en constante évolution, les patients souffrant de problèmes rachidiens chroniques cherchent des solutions à la fois innovantes et respectueuses de leur mobilité naturelle. La chirurgie Motion émerge ainsi comme une alternative prometteuse aux traitements traditionnels, notamment la fusion vertébrale, en permettant la stabilisation dynamique des segments vertébraux. Pour les patients québécois, confrontés à des délais d’attente souvent longs et à des coûts élevés, la possibilité d’un accès facilité à ces techniques avancées en France ouvre des perspectives inédites. Cette prise en charge transatlantique, organisée avec rigueur et humanité, est portée par des experts reconnus et s’appuie sur des implants de pointe respectant la biomécanique du dos.
Alors que les implants tels que TOPS et IntraSPINE redéfinissent les standards de la chirurgie rachidienne, leur implantation nécessite une expertise chirurgicale pointue et une coordination optimale entre les équipes médicales. Par ailleurs, la dimension sécuritaire et scientifique reste au cœur de cette approche, favorisant une prise de décision éclairée, adaptée au profil particulier de chaque patient. S’informer précisément sur les indications, les étapes du parcours, les avantages et limites de cette chirurgie est essentiel pour envisager sereinement cette option. La chirurgie Motion invite ainsi à une réflexion approfondie, accompagnée par des professionnels tels que ceux de SOS Tourisme Médical et de la Clinique TAGMED, pour garantir une prise en charge intégrale et harmonieuse.
Principes fondamentaux et indications clés de la chirurgie Motion pour une mobilité vertébrale préservée
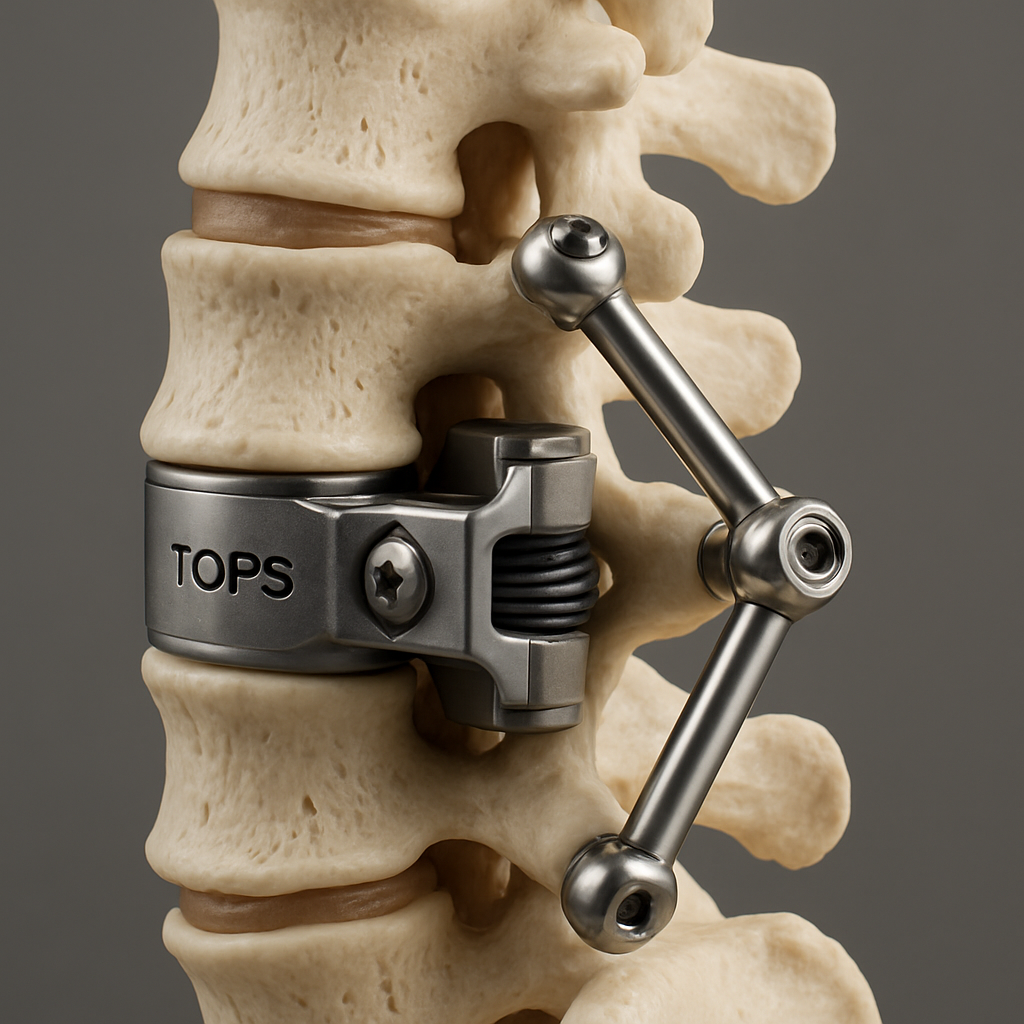
Au cœur de la chirurgie Motion réside un principe fondamental : offrir une stabilisation des segments rachidiens affectés sans compromettre leur mobilité naturelle. Contrairement à la fusion traditionnelle, qui bloque définitivement le mouvement entre les vertèbres, cette technique utilise des implants dynamiques conçus pour imiter la biomécanique vertébrale native. Le système TOPS, par exemple, remplace l’arc postérieur tout en autorisant flexion, extension et rotations, assurant ainsi un équilibre dynamique. De même, l’implant IntraSPINE agit comme un coussinet interépineux souple, respectant la courbure naturelle et réduisant les pressions facettaires. Ces solutions innovantes sont soutenues par des fabricants de renom tels que Zimmer Biomet, Smith & Nephew, Medacta, DePuy Synthes et Stryker, gages de qualité et de sécurité reconnues internationalement.
L’évaluation rigoureuse des indications demeure un pilier essentiel. Typiquement, la chirurgie Motion s’adresse à :
- La hernie discale lombaire récidivante chez les patients actifs, pour préserver la mobilité et limiter les risques de rechute.
- La sténose foraminale ou facettaire modérée associée à une instabilité contrôlée, où une décompression minimale est combinée à la pose d’un implant dynamique.
- La discopathie dégénérative mono ou bi-segmentaire, offrant une restauration de la hauteur discale sans recourir à la fusion classique.
- Le syndrome post-laminectomie, pour prévenir les complications liées à une intervention antérieure lourde.
- La prévention de maladies du segment adjacent suite à une arthrodèse, en maintenant la souplesse des étages vertébraux voisins.
Un parcours conservateur complet, incluant une période de 3 à 6 mois de traitement non chirurgical tel que la physiothérapie spécialisée et la décompression neurovertébrale disponible à la Clinique TAGMED, est toujours requis avant d’envisager cette procédure. Cela confirme l’échec des méthodes moins invasives et garantit une sélection précise des candidats.
| Critères | Chirurgie Motion (Implants dynamiques) | Fusion vertébrale classique |
|---|---|---|
| Mobilité du segment opéré | Préservée avec mouvements naturels | Bloquée, fixation rigide |
| Risque d’arthrose du segment adjacent | Réduit grâce à la dynamique | Augmenté, usure plus rapide |
| Temps de réhabilitation | Plus court, récupération accélérée | Plus long, convalescence prolongée |
| Approche chirurgicale | Mini-invasive, implants innovants | Classique, ouverte ou mini-invasive |
| Gestion de la douleur post-opératoire | Efficace grâce au maintien du mouvement | Variable, douleur parfois prolongée |
Le choix d’un implant dynamique s’impose particulièrement aux patients désirant maintenir un niveau élevé d’activité physique ou professionnelle. En cela, la chirurgie Motion est une réponse adaptée pour les sportifs et les travailleurs sollicitant mécaniquement leur dos. La complexité de ces interventions nécessite une grande maîtrise technique, assurée par une collaboration étroite avec des centres spécialisés et des experts en implantologie vertébrale.
Parcours patient complet entre Québec et France : une coordination experte pour une chirurgie Motion sécurisée
Le chemin menant un patient québécois vers une chirurgie Motion en France est un modèle d’organisation méticuleuse, fondée sur une coordination transatlantique pilotée par SOS Tourisme Médical. Ce dispositif garantit un suivi rigoureux, de l’évaluation médicale jusqu’au suivi post-opératoire, tout en accompagnant le patient humainement et efficacement.
Au départ, au Québec, le patient bénéficie d’une évaluation clinico-radiologique complète. Cette étape inclut :
- Un examen clinique détaillé permettant de qualifier précisément les symptômes et leur impact fonctionnel.
- Des examens d’imagerie avancés (IRM, scanner) analysés conjointement par des radiologues spécialisés des deux pays pour une double expertise.
- La mise en place d’un traitement conservateur structuré durant au moins 3 à 6 mois, notamment la décompression neurovertébrale disponible à la Clinique TAGMED, qui a démontré son efficacité pour retarder ou éviter la chirurgie.
Après cette phase, un comité multidisciplinaire franco-québécois évalue le dossier et définit la stratégie la plus adaptée. La consultation préopératoire, réalisée en personne en France ou par visioconférence, finalise le planning chirurgical. L’intervention, d’une durée généralement comprise entre une et deux heures, est réalisée dans des blocs opératoires équipés des dernières technologies proposées par des leaders de l’implantologie tels qu’Exactech, CeramTec, ou Aesculap.
| Étape | Description | Atout principal |
|---|---|---|
| Évaluation initiale (Québec) | Consultations, imagerie et traitement conservateur | Sélection rigoureuse des candidats |
| Réunion multidisciplinaire | Analyse pluridisciplinaire et transatlantique du dossier | Prise de décision éclairée |
| Consultation pré-opératoire | Planification chirurgicale assistée par simulation 3D | Précision et personnalisation |
| Intervention (France) | Chirurgie mini-invasive avec implants innovants | Sécurité et technologie avancée |
| Suivi postopératoire | Programme hybride de rééducation et télésuivi | Réhabilitation rapide et accompagnement continu |
Cette organisation fluide, associée à un accueil personnalisé en France ainsi qu’à un suivi post-opératoire mêlant séances sur place et téléconsultations régulières, optimise à la fois les résultats et la sérénité du patient. Elle souligne également l’importance d’une prise en charge globale, favorisant un retour aux activités quotidiennes dans les meilleures conditions.
Avantages biomécaniques des implants dynamiques : préserver la fonction naturelle du rachis
Les implants dynamiques tels que TOPS, IntraSPINE ou LP-ESP révolutionnent l’approche biomécanique de la chirurgie rachidienne. Ils reproduisent la flexibilité naturelle et les mouvements physiologiques de la colonne vertébrale, apportant des bénéfices cliniques significatifs par rapport à la fusion classique.
Leurs bénéfices sont multiples :
- Maintien des amplitudes de mouvement indispensables pour la flexion, l’extension, la rotation et l’inclinaison latérale, améliorant la qualité de vie post-opératoire.
- Réduction de la charge mécanique sur les structures osseuses et ligamentaires, limitant le développement précoce d’arthrose ou d’instabilité au niveau adjacent.
- Diminution des douleurs dites “de compensation” en évitant une sollicitation excessive des segments vertébraux voisins.
- Accelerated functional recovery grâce à une meilleure préservation des tissus et une réadaptation facilitée.
Ces aspects résultent d’une ingénierie biomécanique fine, combinée à un positionnement chirurgical maîtrisé, assurant une durabilité optimale de l’implant et des résultats fonctionnels pérennes. L’efficacité du système TOPS, par exemple, a été démontrée spécifiquement dans le traitement des spondylolisthésis lombaires modérés, où la mobilité joue un rôle crucial dans l’équilibre postural.
| Implants dynamiques | Avantages biomécaniques clés | Exemple clinique |
|---|---|---|
| TOPS | Préservation des mouvements flexion-extension et rotation, stabilisation postérieure | Spondylolisthésis modéré, métiers physiques exigeants |
| IntraSPINE | Cale interlaminaire souple, maintien de la lordose naturelle | Sténose lombaire, réduction pression facettaire |
| LP-ESP | Noyau viscoélastique absorbant microvibrations | Discopathie dégénérative |
| Mobi-C | Double articulation mobile, réduit usure | Douleurs cervicales avec migraines cervicogènes |
L’intégration de ces technologies se fait dans le respect des normes internationales, en partenariat avec des industriels tels que Corin Group, CeramTec, Exactech et Medacta. Leur adoption progressive en France témoigne d’une révolution chirurgicale accessible grâce à l’expertise locale reconnue et aux standards européens de sécurité.
Contre-indications et critères de sélection pour une chirurgie Motion réussie et sécurisée
Bien que la chirurgie Motion présente des avantages indéniables, elle n’est pas indiquée dans tous les cas. La sélection rigoureuse repose sur plusieurs critères afin d’éviter risques et complications.
Parmi les principales contre-indications figurent :
- Instabilités vertébrales sévères ou déformations majeures, notamment dans les cas de scolioses importantes non corrigées.
- Infections actives ou antécédents d’infection osseuse non résolus.
- Ostéoporose avancée, compromettant la fixation et la durabilité de l’implant.
- Atteintes neurologiques sévères nécessitant des interventions plus urgentes ou spécifiques.
- Présence de cancers ou métastases vertébrales jugées incompatibles avec une procédure dynamique.
Il est impératif que le patient ait réalisé une phase complète de traitement conservateur, avec un suivi spécialisé, notamment la décompression robotisée proposée à la Clinique TAGMED. L’évaluation multidisciplinaire associe des spécialistes en chirurgie, anesthésie, kinésithérapie et support psychosocial, garantissant une décision personnalisée, sécurisée et respectueuse des normes de la Haute Autorité de Santé.
| Critère | Indication favorable | Contre-indication ou attention |
|---|---|---|
| Degré d’instabilité | Instabilité modérée contrôlée | Instabilité sévère, déformations majeures |
| Qualité osseuse | Os sain, bonne densité | Ostéoporose avancée |
| État infectieux | Absence d’infection | Infection active |
| Conditions neurologiques | Stabilisé, sans décompensation | Atteintes sévères |
| Phase thérapeutique | Après échec traitement conservateur | Pas d’échec de traitement conservateur |
Une mauvaise sélection peut compromettre les résultats, augmenter les risques de complication ou nécessité de réintervention. Ainsi, la collaboration avec des centres de pointe français dotés d’une expertise reconnue, ainsi que l’accompagnement par des plateformes transatlantiques expertes comme SOS Tourisme Médical, sont des garanties essentielles de succès.

Erreurs fréquentes à éviter en chirurgie Motion : conseils pour un parcours sécurisé et éclairé
Pour garantir la réussite d’une chirurgie Motion, plusieurs erreurs doivent être évitées autant lors de la sélection du patient que durant la préparation et l’intervention elle-même. Une rigueur scientifique et une pédagogie claire sont essentielles, notamment pour informer et rassurer les patients tout au long du processus.
- Précipiter l’intervention sans avoir mené un protocole complet d’au moins 3 à 6 mois de soins conservateurs, ce qui peut engendrer des risques inutiles.
- Choisir une technique inappropriée, par exemple une fusion rigide alors qu’un implant dynamique serait optimal, conduisant à une restriction inutile de mobilité.
- Manquer d’évaluer précisément le degré d’instabilité avec des outils d’imagerie avancés, limitant la pertinence de l’implant choisi.
- Négliger la coordination interdisciplinaire et transatlantique, source potentielle d’erreurs administratives ou cliniques.
- Mauvaise communication avec le chirurgien concernant les attentes, risques et phases de récupération, facteur clé pour la confiance du patient.
Les équipes françaises partenaires intègrent des protocoles rigoureux, incluant vérifications multiples, sécurisation de l’identité et du site opératoire, ainsi qu’un suivi post-opératoire structuré pour limiter les complications. Informer les patients à poser des questions et à s’impliquer activement est une démarche encouragée pour renforcer cette sécurité.
| Phase | Erreur fréquente | Mesure préventive clé |
|---|---|---|
| Pré-opératoire | Erreur d’identité ou de côté opératoire | Double vérification rigoureuse |
| Induction anesthésique | Erreur de dosage ou médicament | Étiquetage codé et contrôle multipoint |
| Salle d’opération | Oubli d’instruments, contamination | Comptage systématique et stérilisation |
| Post-opératoire | Survenue de complications non anticipées | Suivi actif et consultations régulières |
Ces recommandations appellent à une collaboration étroite entre le patient et les professionnels, notamment des chirurgiens possédant des diplômes tels que le Diplôme Inter-Universitaire de Chirurgie du Rachis, et une équipe pluridisciplinaire engagée. En disposant d’une information complète, le patient peut prendre une décision éclairée et confiante.
Comparaison des techniques chirurgicales du rachis : Motion, Fusion et Chirurgie simple
Pour en savoir plus ou pour une évaluation personnalisée adaptée à vos besoins spécifiques, n’hésitez pas à contacter l’équipe via SOS Tourisme Médical. Profitez d’une expertise reconnue, d’une prise en charge humaine et d’une sécurité optimale pour votre parcours chirurgical.
Quelles sont les principales indications pour la chirurgie Motion ?
La chirurgie Motion est indiquée principalement en cas de hernie discale récidivante, sténose lombaire modérée avec instabilité, discopathie dégénérative localisée, syndrome post-laminectomie et pour prévenir la maladie du segment adjacent après fusion.
Pourquoi est-il important de suivre un traitement conservateur avant une intervention chirurgicale ?
Suivre un protocole conservateur, incluant la décompression neurovertébrale et la physiothérapie sur 3 à 6 mois, permet de réduire les douleurs et parfois d’éviter la chirurgie. Cela assure aussi une meilleure sélection des patients opérables.
Quels sont les avantages biomécaniques des implants dynamiques ?
Ils préservent les mouvements naturels du rachis, réduisent la charge sur les segments adjacents, limitent l’arthrose précoce, et facilitent une récupération fonctionnelle rapide.
Quelles contre-indications rendent inadaptée la chirurgie Motion ?
Les contre-indications majeures incluent les instabilités sévères, infections actives, ostéoporose avancée, atteintes neurologiques sévères et cancers vertébraux. La chirurgie doit être évitée en l’absence d’échec des traitements conservateurs.
Comment se déroule le suivi post-opératoire après chirurgie Motion ?
Le suivi combine rééducation sur place en France et télésuivi à distance au Québec avec consultations périodiques en visioconférence, garantissant un monitoring optimal et une réhabilitation adaptée.




