
Implant dynamique : préservation de la mobilité
May 8, 2026
Prothèse discale lombaire : efficacité et sécurité
May 10, 2026Dans un contexte médical où les problèmes rachidiens touchent un nombre croissant d’adultes actifs, la chirurgie motion s’impose comme une alternative innovante aux techniques de fusion vertébrale traditionnelles. Cette approche moderne utilise des implants dynamiques tels que le système TOPS ou l’IntraSPINE, permettant de préserver la mobilité naturelle de la colonne vertébrale tout en offrant une stabilisation efficace des segments affectés. Pour les patients québécois, confrontés aux délais d’attente parfois longs pour des interventions du dos et aux coûts élevés des soins privés, se tourner vers la France constitue une opportunité d’accès rapide à des solutions chirurgicales de pointe, encadrées par des experts renommés. La coordination transatlantique, organisée avec rigueur par des plateformes spécialisées telles que SOS Tourisme Médical, assure un accompagnement personnalisé, garantissant la qualité et la sécurité à chaque étape du parcours de soins. Ce modèle innovant d’échange médical franco-québécois valorise non seulement l’excellence technique mais aussi une approche humaine, centrée sur la compréhension et le bien-être du patient.
Les avancées technologiques dans le domaine de la chirurgie du rachis ont fait émerger des implants capables de reproduire la biomécanique naturelle du dos, limitant ainsi les complications associées à la fusion vertébrale classique comme la rigidification excessive ou l’usure prématurée des segments adjacents. Ces implants, proposés à travers des chirurgies mini-invasives en France, répondent particulièrement aux besoins des patients souffrant de hernies discales récidivantes, de sténoses lombaires modérées ou de discopathies dégénératives localisées. En choisissant une chirurgie motion, ils peuvent bénéficier d’une récupération plus rapide, d’une rééducation post-opératoire adaptée et d’une réduction significative des douleurs, améliorant leur qualité de vie au quotidien. Cet article présente en détail les indications médicales, le profil des patients ciblés, ainsi que les bénéfiques biomécaniques uniques apportées par ces techniques chirurgicales avancées.
Principes fondamentaux et innovations en chirurgie motion pour préserver la mobilité vertébrale
La chirurgie motion, de plus en plus reconnue en France, s’appuie sur une philosophie médicale innovante : stabiliser le segment vertébral malade tout en maintenant sa capacité à bouger naturellement. Contrairement à la fusion vertébrale qui élimine tout mouvement dans la zone opérée, la chirurgie motion utilise des implants dynamiques conçus pour imiter les mouvements physiologiques du dos, en laissant au patient une flexibilité souvent comparable à celle d’avant l’opération.
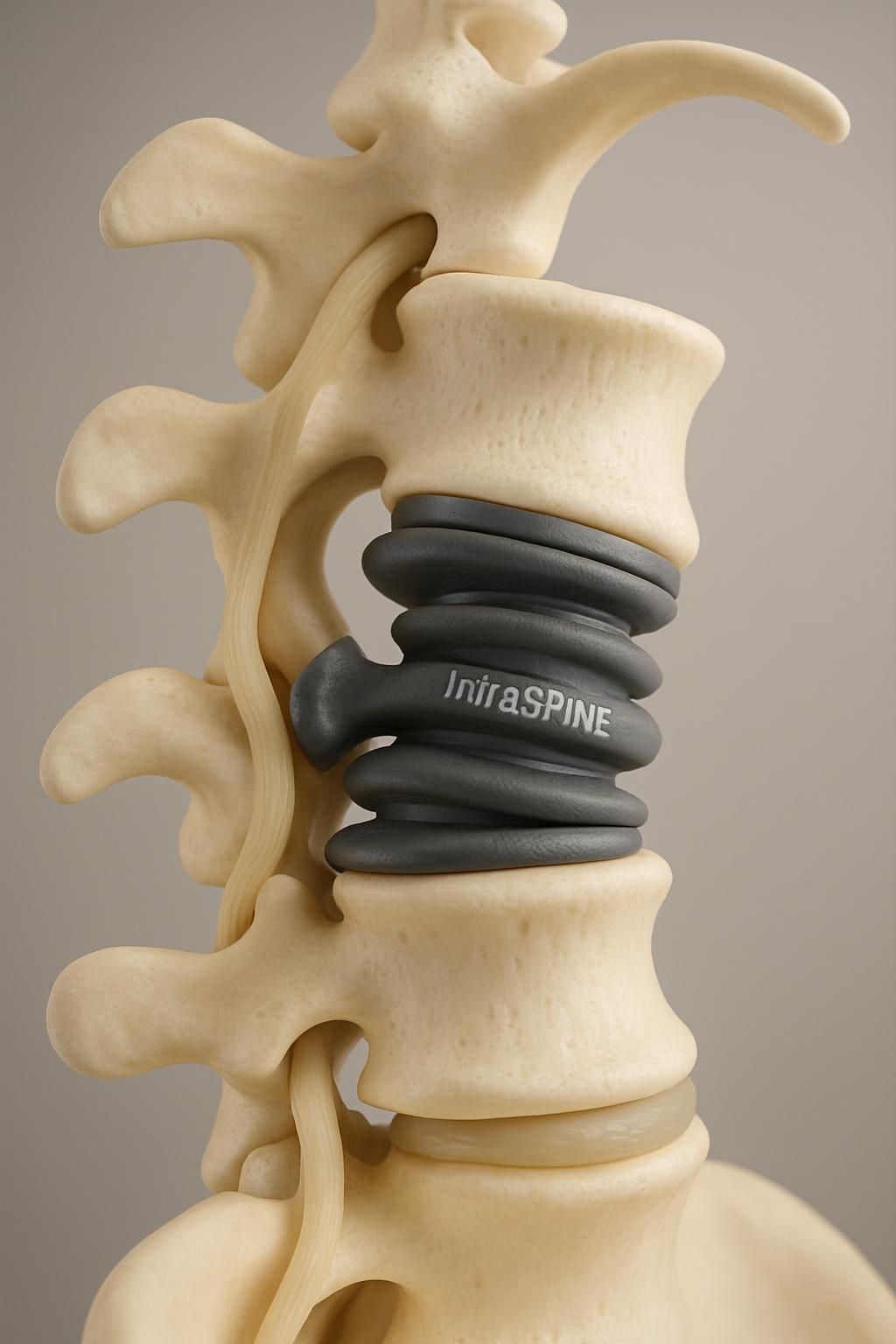
Le système TOPS, notamment, remplace l’arc postérieur de la vertèbre en permettant des mouvements contrôlés de flexion, extension et rotation. Cela évite la rigidification et réduit le stress mécanique sur les vertèbres voisines, parfois source d’arthrose ou d’instabilité à moyen terme. De la même manière, l’implant IntraSPINE, placé entre les apophyses épineuses, agit comme une cale amortissante qui maintient la lordose naturelle, diminue la pression sur les facettes articulaires et préserve la souplesse vertébrale.
La mise en œuvre de ces implants nécessite une très grande rigueur technique et scientifique. Leur implantation est réalisée dans des blocs opératoires équipés des dernières technologies, sous anesthésie adaptée, avec une équipe chirurgicale experte dans la manipulation de dispositifs médicaux innovants. Par exemple, la chirurgie robotisée peut être associée pour garantir la précision du positionnement des implants, ce qui est essentiel pour la durabilité et l’efficacité fonctionnelle à long terme.
Une sélection rigoureuse des patients est indispensable pour maximiser les bénéfices de ces techniques. Une évaluation médicale complète, comprenant des examens d’imagerie comme l’IRM ou le scanner, est réalisée en collaboration étroite avec les spécialistes québécois et français. Cette coordination transatlantique, pilotée par des experts, garantit un diagnostic précis et une stratégie chirurgicale personnalisée.
Ces innovations ne sont pas seulement technologiques, elles fondent également une nouvelle approche centrée sur le bien-être global du patient, avec des bénéfices biomécaniques démontrés et la sécurité comme priorité. Ainsi, la chirurgie motion s’inscrit comme une évolution majeure dans la prise en charge des pathologies rachidiennes complexes, offrant une alternative pérenne à la fusion classique.

Patients ciblés et indications médicales : pour qui la chirurgie motion est-elle recommandée ?
La chirurgie motion ne convient pas à tous les patients souffrant de douleurs rachidiennes. La sélection repose sur des indications médicales précises basées sur un protocole rigoureux, avec toujours un préalable de traitements conservateurs étendus sur 3 à 6 mois. Ces soins non invasifs incluent la physiothérapie spécialisée et des procédures comme la décompression neurovertébrale, proposée notamment à la Clinique TAGMED, un partenaire reconnu dans l’accompagnement des patients avant toute décision chirurgicale.
Les patients éligibles présentent généralement :
- Une hernie discale lombaire récidivante chez des patients actifs, nécessitant la préservation de la mobilité pour maintenir leur qualité de vie professionnelle ou sportive.
- Une sténose foraminale ou facettaire modérée accompagnée d’une instabilité segmentaire contrôlée qui justifie une stabilisation dynamique plutôt qu’une fusion rigide.
- Une discopathie dégénérative localisée, mono ou bi-segmentaire, pour laquelle la restauration de la hauteur discale peut se faire sans bloquer la colonne.
- Un syndrome post-laminectomie, visant à prévenir les complications liées à une intervention antérieure lourde tout en conservant la fonction vertébrale.
- La prévention des pathologies du segment adjacent après fusion vertébrale, réduisant ainsi les risques liés à la rigidification d’un segment.
Les patients présentant des contre-indications telles que des instabilités vertébrales sévères, des infections actives ou une ostéoporose avancée doivent ainsi être orientés vers d’autres prises en charge. Le rôle de l’expertise médicale française, en collaboration avec des équipes québécoises, est d’évaluer précisément ces critères afin d’optimiser la réussite chirurgicale.
En choisissant la chirurgie motion, ces patients bénéficient d’un traitement qui s’adapte à leur mode de vie et à leurs attentes, notamment en conservant la souplesse vertébrale si essentielle au maintien d’une activité physique régulière et d’une posture naturelle. Cette approche, validée scientifiquement, améliore aussi les résultats à long terme en limitant le développement d’arthrose au niveau des segments adjacents.
Parcours du patient entre Québec et France : coordination, evaluation et suivi personnalisés
Le parcours envisagé pour un patient québécois souhaitant bénéficier d’une chirurgie motion en France combine expertise médicale, organisation rigoureuse et accompagnement humain. Cette coordination transatlantique est orchestrée par des structures telles que SOS Tourisme Médical, en lien étroit avec des centres experts en France et la Clinique TAGMED au Québec.
Au Québec, le patient commence par une évaluation approfondie comprenant un examen clinique détaillé et une imagerie avancée (IRM, scanner), analysée conjointement par des spécialistes des deux pays pour une double expertise. Ensuite, il suit un parcours conservateur structuré d’au minimum 3 à 6 mois, basé sur la physiothérapie et, si nécessaire, des solutions comme la décompression neurovertébrale robotisée.
Après cette phase, un comité multidisciplinaire franco-québécois étudie chaque dossier afin de valider l’indication chirurgicale. La consultation préopératoire, assurée en visioconférence ou directement en France, permet d’établir un plan chirurgical personnalisé, prenant en compte les besoins spécifiques du patient. L’intervention elle-même est réalisée dans un bloc opératoire high-tech, équipé pour optimiser la sécurité, grâce à des techniques chirurgicales mini-invasives et une anesthésie adaptée.
Le suivi post-opératoire repose sur une synergie entre équipes françaises et québécoises. Il s’appuie sur un protocole de rééducation post-opératoire individualisée, combinant séances sur place et télésuivi régulier. Cette prise en charge intégrale assure un retour rapide aux activités quotidiennes, tout en limitant les risques de complications chirurgicales.
Ce modèle garantit à chaque patient un accompagnement rassurant, professionnel et motivant, favorisant une prise de décision éclairée et sereine. La dimension humaine, toujours au centre de ces parcours, aide aussi les patients à surmonter le stress lié à la chirurgie et à s’impliquer activement dans leur rétablissement.
Bénéfices clés des implants dynamiques en chirurgie motion
Découvrez les avantages majeurs des implants dynamiques pour une chirurgie motion plus efficace et respectueuse du corps.
Avantages biomécaniques et fonctionnels des implants dynamiques en chirurgie du rachis
Les implants dynamiques tels que TOPS ou IntraSPINE s’appuient sur une ingénierie biomécanique aboutie, permettant de maintenir la souplesse naturelle de la colonne vertébrale. Cette fonction est essentielle pour réduire les risques de déséquilibres post-opératoires qui entraînent souvent des douleurs et des limitations dans la vie quotidienne.
Le maintien d’amplitudes de mouvement naturelles, incluant la flexion, l’extension, la rotation et l’inclinaison latérale, autorise une meilleure redistribution des forces mécaniques. Ce mécanisme diminue la pression sur les disques intervertébraux adjacents, limitant ainsi la dégénérescence et l’arthrose secondaire qui accompagne souvent la fusion traditionnelle.
Sur le plan fonctionnel, les patients bénéficient d’une récupération plus rapide, d’une diminution notable des douleurs dites de compensation, et d’un confort amélioré au quotidien. Par exemple, les patients opérés pour un spondylolisthésis bénéficient d’un meilleur équilibre postural grâce à la préservation des mouvements postérieurs autorisés par le TOPS.
La qualité des matériaux utilisés, comme le titane ou des polymères innovants, assure une durabilité importante et une biocompatibilité maximale, garantissant ainsi la pérennité des résultats. Ces bénéfices biomécaniques se traduisent par une amélioration significative de la qualité de vie post-opératoire, une diminution de la douleur chronique et un retour plus rapide aux activités normales.
Ces avancées justifient la popularité grandissante de la chirurgie motion, en complément de techniques chirurgicales traditionnelles et mini-invasives développées au sein des centres français de référence.
Critères de sélection, contre-indications et erreurs à éviter en chirurgie motion
Malgré ses nombreux bénéfices, la chirurgie motion ne s’adresse pas à tous. Le succès repose sur une sélection précise des patients, tenant compte de multiples paramètres cliniques et radiologiques. L’instabilité vertébrale sévère, les déformations majeures, l’ostéoporose avancée ou des infections actives représentent des contre-indications majeures.
Une attention particulière est portée à la qualité osseuse : une densité suffisante est indispensable pour assurer la fixation et la longévité de l’implant. Les atteintes neurologiques sévères ou les cancers vertébraux éliminent également cette option.
Le respect d’une période de traitement conservateur de 3 à 6 mois est indispensable avant de poser l’indication chirurgicale. Cette étape permet aussi d’éviter les interventions inutiles ou prématurées. Une coordination entre les chirurgiens, anesthésistes, kinésithérapeutes et équipes psychosociales garantit une prise en charge complète et sécurisée pour chaque patient.
Les erreurs fréquentes concernent :
- La précipitation à réaliser une intervention sans échec préalable des soins conservateurs.
- Le choix inadapté d’une technique rigide en dépit d’une indication favorable à une chirurgie dynamique.
- L’évaluation insuffisante de l’instabilité ou de la mobilité segmentaire.
- Le manque de communication claire entre patient et équipes chirurgicales concernant les attentes et les risques.
- Une préparation insuffisante sur le plan psychologique et logistique pour un suivi optimal post-opératoire.
Pour éviter ces écueils, le rôle d’experts chevronnés, tels que ceux encadrant les programmes en France, est primordial. Cette démarche intègre des protocoles sécuritaires stricts, doublés d’une pédagogie accessible permettant au patient de participer activement à son parcours de soin.
| Critère | Indication favorable | Contre-indication/Attention |
|---|---|---|
| Instabilité vertébrale | Modérée et contrôlée | Instabilité sévère, déformations importantes |
| Qualité osseuse | Bonne densité osseuse | Ostéoporose avancée |
| État infectieux | Absence d’infection | Infection active ou chronique |
| Profil neurologique | Stabilisé, sans atteinte grave | Neuropathies sévères |
| Traitement conservateur | Échec après 3 à 6 mois | Pas de phase conservatrice complète |
Quelles sont les principales indications chirurgicales pour la chirurgie motion ?
La chirurgie motion est généralement indiquée pour des patients avec sténose lombaire modérée, instabilité segmentaire limitée après un échec de traitement conservateur durant 3 à 6 mois. Elle vise à préserver la mobilité tout en soulageant la douleur.
Quels sont les avantages des implants dynamiques comme TOPS et IntraSPINE ?
Ils préservent le mouvement naturel du dos, réduisent la surcharge sur les segments adjacents, facilitent une récupération rapide et améliorent la qualité de vie post-opératoire grâce à la conservation de la souplesse vertébrale.
Comment est organisé le suivi post-opératoire pour un patient opéré en France ?
Le suivi post-opératoire est coordonné entre équipes françaises et québécoises, incluant un protocole de rééducation adapté pour optimiser mobilité et récupération, avec un accompagnement à distance efficace.
La chirurgie motion convient-elle à tous les patients souffrant du dos ?
Non, elle est réservée à des profils spécifiques, notamment des adultes actifs présentant des lésions spécifiques. Les déformations sévères ou instabilités majeures constituent des contre-indications.




