Fusion vertébrale : comprendre les complications possibles
March 27, 2026
Chirurgie Motion : bénéfices pour les patients
March 29, 2026Face à la complexité croissante des pathologies du rachis, la stabilisation dynamique émerge comme une révolution dans le traitement chirurgical des douleurs lombaires et sciatiques liées à l’arthrose débutante. Cette technique, qui conjugue contrôle automatique des mouvements vertébraux et respect de la biomécanique naturelle, tient un rôle clé dans la préservation de la mobilité vertébrale. Grâce à des implants innovants tels que les systèmes TOPS ou IntraSPINE, les patients peuvent espérer un retour à une qualité de vie améliorée sans immobilisation rigide. La collaboration transatlantique entre experts français et équipes québécoises, orchestrée notamment via SOS Tourisme Médical, facilite désormais l’accès à ces solutions chirurgicales à la pointe de l’innovation, tout en garantissant un parcours sécurisé et personnalisé du premier rendez-vous à la rééducation post-opératoire.
Au-delà de la simple fusion vertébrale classique, la stabilisation dynamique propose une modélisation fine des mouvements, s’appuyant sur des principes tels que la régulation par boucle de rétroaction ou la commande adaptative, concepts empruntés aux systèmes dynamiques industriels. Le traitement s’oriente ainsi vers un équilibre délicat entre rigidité suffisante pour soulager la douleur et préservation de la fonction mécanique naturelle du rachis. Ce choix technique s’accompagne d’une prise en charge rigoureuse et pluridisciplinaire, intégrant la décompression neurovertébrale préalable et une phase de traitements conservateurs, longtemps considérés comme la première étape incontournable avant toute intervention chirurgicale.
Principes biomécaniques et fonctionnement de la stabilisation dynamique
La stabilisation dynamique repose sur des principes biomécaniques sophistiqués traduits en solutions chirurgicales visant à limiter les mouvements indésirables entre certaines vertèbres tout en conservant la mobilité naturelle. Cette approche s’écarte radicalement de la fusion vertébrale, qui bloque définitivement un segment vertébral, pouvant ainsi provoquer une surcharge mécanique et une arthrose dégénérative aux étages adjacents.
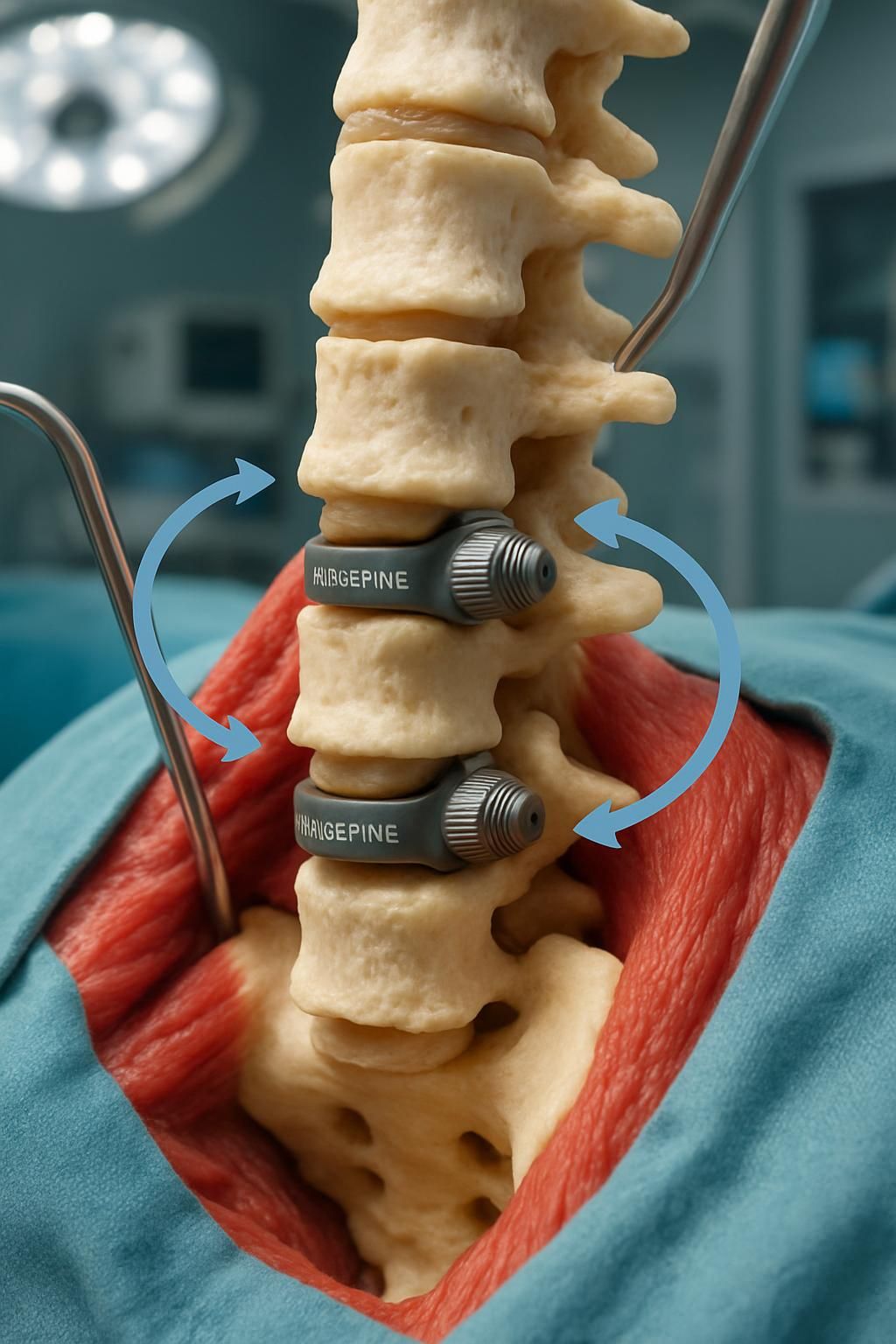
Le fonctionnement s’appuie sur l’implantation de dispositifs spécialisés, souvent décrits comme des « ressorts », capables de freiner mais non pas d’éliminer le mouvement vertébral. Ces implants, tels que le système TOPS ou IntraSPINE, agissent de manière à assurer une régulation dynamique des mouvements grâce à un contrôle automatique intelligent. Ils intègrent une boucle de rétroaction biomécanique qui ajuste les déplacements selon les contraintes mécaniques exercées, semblable à des systèmes dynamiques industriels où la stabilité des systèmes et la commande adaptative sont essentielles pour un fonctionnement optimal.
Par exemple, le système TOPS offre une liberté mesurée sur plusieurs axes – flexion, extension, rotation – tout en limitant les amplitudes excessives susceptibles de générer des douleurs ou une dégénérescence supplémentaire. Ce contrôle temporel avancé permet une réponse graduelle aux mouvements, évitant ainsi les chocs traumatiques sur les articulations et les muscles environnants.
Ce modèle biomécanique permet également de préserver les muscles stabilisateurs du rachis et d’entretenir la proprioception, qui joue un rôle clé dans l’équilibre postural et la rééducation motrice post-chirurgicale. En conservant cette sensibilité, la stabilisation dynamique optimise la récupération fonctionnelle du patient tout en minimisant la raideur souvent observée après fusion classique. Une meilleure répartition des forces vertébrales contribue à ralentir l’évolution de l’arthrose et à améliorer la dynamique corporelle globale.
Voici une liste des principaux bénéfices biomécaniques de la stabilisation dynamique :
- Préservation de la mobilité segmentaire permettant un mouvement naturel dans des limites sécurisées.
- Réduction du stress mécanique sur les vertèbres adjacentes pour prévenir l’usure supplémentaire.
- Maintien de la fonction musculaire et proprioceptive essentielle à l’équilibre postural.
- Diminution des douleurs neuropathiques lombaires par la modulation contrôlée des contraintes.
- Récupération rapide grâce à une intervention moins agressive et un suivi adapté.
Pour mieux comprendre les différences entre stabilisation dynamique et arthrodèse, un tableau synthétise les critères biomécaniques clés :
| Critères | Fusion Vertébrale | Stabilisation Dynamique |
|---|---|---|
| Mouvement segmentaire | Absent (blocage définitif) | Contrôlé et limité |
| Impact sur segments adjacents | Augmentation du stress, risque d’arthrose | Préservation et redistribution harmonieuse |
| Récupération musculaire | Atrophie possible | Maintien des muscles stabilisateurs |
| Douleurs postopératoires | Possibilité de douleurs prolongées | Diminution progressive des douleurs |
| Durée de récupération | 6 à 12 mois | 3 à 6 mois |
Grâce à ces caractéristiques, la stabilisation dynamique s’affirme comme une alternative prometteuse aux techniques traditionnelles, particulièrement pour les patients présentant une arthrose débutante avec instabilité modérée. Ces implants conservent la mobilité naturelle, facilitent la régulation intelligente du mouvement rachidien et favorisent un retour aux activités quotidiennes plus rapide.
Techniques chirurgicales innovantes pour la stabilisation dynamique du rachis en France
La chirurgie du rachis en France en 2026 est marquée par un choix élargi d’interventions adaptées aux besoins spécifiques des patients, incluant aussi bien des approches traditionnelles que des techniques innovantes à base d’implants dynamiques. Les chirurgiens experts dans ce domaine, en collaboration avec des centres d’excellence comme la Clinique TAGMED, maîtrisent parfaitement ces technologies avancées pour offrir des traitements sur-mesure.
Parmi les solutions les plus réputées figurent les implants TOPS et IntraSPINE, conçus pour assurer la stabilisation dynamique tout en préservant une mobilité fonctionnelle. La pose de ces dispositifs se fait sous anesthésie générale, au cours d’une intervention qui dure environ 3 heures. Après une hospitalisation moyenne de 7 à 10 jours, le patient est accompagné dans une phase de récupération progressive encadrée par des kinésithérapeutes spécialisés.
Dans certains cas, des interventions plus traditionnelles comme l’arthrodèse (fusion vertébrale) ou la décompression simple sont recommandées, notamment en cas d’instabilité sévère ou de compression nerveuse importante. Le choix de la technique dépend d’une évaluation précise, tenant compte des résultats d’imageries médicales, des symptômes, de l’âge et du niveau d’activité du patient.
Le parcours en France est rigoureux : avant toute chirurgie, un traitement conservateur complet de 3 à 6 mois est systématiquement préconisé, notamment la décompression neurovertébrale disponible à la Clinique TAGMED, partenaire incontournable. Cette approche graduée permet d’éviter les interventions inutiles et d’optimiser les résultats.
Les patients québécois bénéficient d’un accompagnement personnalisé grâce à une coordination transatlantique efficace. La plateforme SOS Tourisme Médical facilite la gestion logistique, la communication entre équipes de chaque pays, et le suivi post-opératoire, assurant un passage fluide et sécuritaire vers la chirurgie innovante en France.
Voici un tableau comparatif des principales options chirurgicales dans le cadre des pathologies rachidiennes :
| Technique | Mobilité vertébrale | Douleurs postopératoires | Délai de récupération | Indication principale |
|---|---|---|---|---|
| Stabilisation dynamique (TOPS, IntraSPINE) | Partielle conservée | Modérées, réduites rapidement | 3 à 6 mois | Arthrose débutante, instabilités modérées |
| Fusion vertébrale (arthrodèse) | Supprimée | Possibilité de douleurs longues | 6 à 12 mois | Instabilité sévère, déformations |
| Décompression simple | Conservée | Faibles | 1 à 3 mois | Compression nerveuse sans instabilité |
Ces données soulignent la spécificité et la valeur ajoutée des implants dynamiques qui, par leur capacité à moduler la mobilité, répondent aux attentes des patients actifs souhaitant éviter l’immobilisation rigide. En complément, l’expertise française dans la maîtrise des technologies implantables et le respect des normes internationales garantissent une intervention sécuritaire et efficace.
Par ailleurs, les innovations autour de la stabilisation dynamique impliquent aussi une prise en compte de la commande adaptative et du contrôle automatique dans le fonctionnement des implants, s’inscrivant dans un contexte plus large de systèmes dynamiques industriels appliqués à la biomécanique chirurgicale. Ces avancées participent à limiter au maximum les risques neurologiques et à optimiser les performances fonctionnelles du rachis.
Accompagnement personnalisé et coordination transatlantique pour un parcours chirurgical réussi
Le succès d’une chirurgie du rachis avec stabilisation dynamique repose non seulement sur la technologie mais aussi sur un parcours patient organisé et sécurisé, notamment pour les candidats québécois souhaitant bénéficier de l’expertise française. L’accès à ces soins innovants exige une préparation soigneuse, un dialogue constant entre équipes médicales et une prise en charge complète avant, pendant et après l’intervention.
Avant toute prise en charge chirurgicale, une évaluation approfondie est réalisée, souvent par téléconsultation, où un expert reconnu dans les implants du rachis analyse les dossiers, collationne les examens d’imagerie et propose un plan thérapeutique personnalisé. Cet expert, tout en restant dans un rôle d’accompagnement et de conseil éclairé, oriente vers la stabilisation dynamique après un bilan rigoureux des différentes options.
Le partenariat avec des centres spécialisés, notamment la Clinique TAGMED en France, est fondamental. Cette clinique est un centre de référence pour les traitements conservateurs préalables à la chirurgie, tels que la décompression neurovertébrale. Cette étape initiale est cruciale car la chirurgie n’est envisagée qu’après un minimum de 3 à 6 mois de ces soins, alignée sur les meilleures pratiques internationales.
Une fois la décision opératoire confirmée, la coordination est confiée à la plateforme SOS Tourisme Médical qui organise le séjour médical, le dialogue entre le patient et l’équipe multidisciplinaire (chirurgiens, anesthésistes, kinésithérapeutes, ingénieurs biomédicaux), ainsi que le suivi administratif. Le séquençage précis des interventions, l’hospitalisation confortable et le contrôle post-opératoire reposent sur un accompagnement humain et sur mesure, rassurant le patient tout au long du parcours.
Le suivi post-opératoire s’appuie sur des bilans réguliers, un programme de rééducation progressive initialement centré sur la marche, suivi par des séances de kinésithérapie adaptées, respectant les principes de charge limitée et de progression indolore. Cette phase cruciale est accompagnée d’un dialogue étroit avec les équipes québécoises qui permettent une continuité des soins après le retour au domicile.
Ce schéma de coordination transatlantique garantit :
- Un suivi médical rigoureux et continu assurant la sécurité et l’efficacité du traitement.
- Une logistique simplifiée pour minimiser le stress lié au déplacement international.
- Une prise en charge humaine adaptée aux besoins spécifiques et à la singularité de chaque patient.
- Une optimisation des coûts sans compromis sur la qualité des soins.
Cette démarche permet d’offrir un traitement chirurgical à la fois avancé et accessible, en tirant profit du savoir-faire français et d’un accompagnement personnalisé, références indispensables pour les patients québécois. Pour un premier contact ou une évaluation adaptée, il est recommandé de visiter le site de SOS Tourisme Médical.
Avantages économiques et humains de la chirurgie avec implants dynamiques en France
Au-delà des bénéfices biomécaniques et fonctionnels, la stabilisation dynamique présente également des avantages majeurs d’ordre économique et humain pour les patients québécois qui choisissent de se faire opérer en France. Cette approche inclut une réduction significative des délais d’attente, souvent longs dans le système privé québécois, et un accès à une technologie de pointe sans compromis sur la sécurité ou la qualité des soins.
La France garantit un cadre rigoureux et conforme aux normes internationales, et mise sur une innovation continue dans le domaine de la chirurgie du rachis. Ces implants, combinés à un suivi personnalisé, permettent souvent une réduction du temps d’arrêt de travail, un retour accéléré aux loisirs et aux activités professionnelles, et une meilleure gestion de la douleur à long terme.
Sur le plan humain, ce choix favorise un accompagnement rassurant, avec des équipes pluridisciplinaires expertes et un dialogue transparent, toujours dans un esprit de pédagogie claire. Le patient est informé de chaque étape, ses questions sont prises en compte et chaque décision repose sur une écoute attentive et personnalisée. C’est un aspect essentiel pour envisager la chirurgie en toute confiance et avec sérénité.
Les bénéfices à court et long terme s’entrelacent pour offrir une amélioration durable de la qualité de vie :
- Diminution notable des douleurs lombaires et sciatiques grâce au contrôle automatique de la mobilité vertébrale.
- Maintien d’une activité physique, indispensable au bien-être général et à la prévention de complications associées.
- Réduction des risques de complications liées aux immobilisations prolongées.
- Économie de temps et coûts par la rationalisation du parcours entre Québec et France.
Cet engagement sérieux et innovant dans la chirurgie du dos s’inscrit dans le suivi d’une approche globale visant à conjuguer technologie avancée, expertise médicale de renom et humanité. Pour en savoir plus ou pour une évaluation personnalisée, il est recommandé de prendre contact via la plateforme SOS Tourisme Médical.
Comparateur interactif des techniques chirurgicales
Explorez les caractéristiques des différentes techniques liées à la stabilisation dynamique.
| Technique chirurgicale | Mobilité vertébrale | Douleurs post-opératoires | Récupération | Indications |
|---|
Questions fréquentes sur la stabilisation dynamique et la chirurgie du rachis
Qu’est-ce que la stabilisation dynamique et en quoi diffère-t-elle de la fusion classique ?
La stabilisation dynamique limite les mouvements excessifs entre vertèbres grâce à des implants souples, préservant ainsi la mobilité et réduisant les douleurs, contrairement à la fusion qui bloque définitivement l’articulation.
Quels sont les risques et complications possibles après une stabilisation dynamique ?
Les risques, bien que rares, incluent une irritation nerveuse, infections, hématomes ou brèches durales. Les techniques modernes et un suivi rigoureux permettent de minimiser ces complications et d’y répondre efficacement.
Quelle est la durée moyenne d’hospitalisation et de récupération ?
L’hospitalisation dure généralement de 7 à 10 jours, avec un arrêt de travail moyen de 3 mois. La récupération est progressive, débutée par la marche, puis la kinésithérapie, permettant une reprise complète des activités à terme.
Comment s’organise le suivi post-opératoire pour les patients québécois ?
Un suivi entre équipes françaises et québécoises est assuré via téléconsultations régulières, bilans cliniques et programmes de rééducation adaptés, afin d’optimiser la guérison et le retour fonctionnel.
Quels bénéfices biomécaniques sont attendus après une stabilisation dynamique ?
Le patient bénéficie d’une meilleure répartition des forces sur le rachis, d’une réduction des douleurs, du maintien d’une mobilité fonctionnelle ainsi que du soutien musculaire et proprioceptif indispensable à un équilibre corporel durable.




