
Arthrodèse lombaire : alternatives et nouveautés
March 19, 2026
Prothèse discale lombaire : guide du patient
March 21, 2026La chirurgie du rachis a fait d’importants progrès, notamment dans la prévention de la dégénérescence du segment adjacent (TSA), une complication fréquente après les interventions traditionnelles comme la fusion vertébrale. Cette dégénérescence affecte les articulations intervertébrales situées au-dessus et en dessous du site opératoire, et peut compromettre durablement la mobilité et la qualité de vie des patients. Dans ce contexte, la chirurgie motion s’impose comme une révolution biomécanique en proposant des solutions innovantes qui respectent le mouvement naturel de la colonne vertébrale. En favorisant le maintien de la mobilité et en limitant le stress sur les segments adjacents, cette approche diminue considérablement les risques d’usure et d’apparition de symptômes invalidants.
Les techniques implantaires dynamiques telles que le système TOPS ou l’implant IntraSPINE participent à cette transformation chirurgicale, offrant une alternative sophistiquée aux méthodes classiques. En collaborant étroitement avec des centres français de référence, bénéficiant des technologies de pointe et d’un savoir-faire reconnu, le parcours de soins bénéficie d’une coordination rigoureuse, notamment pour les patients québécois. Ce suivi transatlantique assure une prise en charge complète et personnalisée avant, pendant, et après la procédure. La rigueur scientifique, la démarche basée sur les preuves ainsi que la sécurité du patient dessinent un protocole innovant et sûr.
Grâce à un accompagnement clair et pédagogique, les patients sont guidés dans la compréhension des bénéfices biomécaniques, des différentes modalités chirurgicales et du cheminement médical. Il s’agit d’une démarche rassurante, humaine et innovante, essentielle pour envisager sereinement une éventuelle chirurgie du dos ou du cou. Ce positionnement offre une réponse adaptée aux enjeux de mobilité et de préservation des segments vertébraux adjacents tout en limitant les coûts et délais liés aux traitements traditionnels en Amérique du Nord.
Comprendre la dégénérescence du segment adjacent : mécanismes et enjeux en chirurgie du rachis
La dégénérescence du segment adjacent (TSA) constitue une complication bien connue des interventions vertébrales. Elle survient fréquemment après une fusion vertébrale, où l’immobilisation d’un ou plusieurs étages entraîne une surcharge mécanique au niveau des segments situés directement au-dessus ou en dessous. Le phénomène conduit à une usure prématurée des articulations intervertébrales adjacentes, voire à des altérations discales ou ligamentaires, susceptibles de générer douleur, raideur et restriction fonctionnelle.
Une définition clinique précise de la TSA met en évidence des modifications visibles via l’imagerie médicale — radiographies, scanner ou IRM — caractérisant des changements structurels des segments mobilisés proches du site opératoire. Pourtant, la littérature indique que la relation causale entre fusion vertébrale et dégénérescence reste complexe à établir. Des études, telles que celle publiée en 1999 par Etebar dans le Journal of Neurosurgery, ont identifié que des facteurs intrinsèques à la patientèle, comme l’âge avancé et notamment la ménopause chez la femme, augmentent significativement le risque d’apparition d’une TSA.
Un élément fondamental à considérer est la modification des contraintes biomécaniques qui découle de la perte de mobilité locale après fusion. En effet, la colonne vertébrale est un système hautement dynamique où chaque segment contribue au mouvement global. Une fois fusionnée, la zone opérée cesse tout mouvement, mais les besoins cardiovasculaires et mécaniques liés aux gestes quotidiens doivent être compensés par des segments adjacents, qu’ils soient cervicaux, thoraciques ou lombaires. Ce phénomène de surcharge aboutit mécaniquement à une « usure accélérée » de ces articulations, une analogie souvent décrite comme une surcharge d’un roulement dans une machine.
Il est important de noter que tous les changements radiographiques ne se traduisent pas nécessairement par des symptômes cliniques. Une dégénérescence visible ne provoquera pas systématiquement douleur ou gêne. Lorsque les symptômes apparaissent, il s’agit alors d’une manifestation évolutive de la TSA, connue sous le nom de maladie du segment adjacent, avec un impact notable sur la qualité de vie. Le développement d’une TSA peut s’étaler sur plusieurs années, parfois jusqu’à 20 ans, ce qui souligne la nécessité d’une surveillance attentive à long terme.
Pour approfondir la compréhension de ce phénomène, le lecteur peut consulter des analyses détaillées sur la dégénérescence des segments adjacents et les données récentes relatives à l’impact de la fusion lombaire sur ces segments.
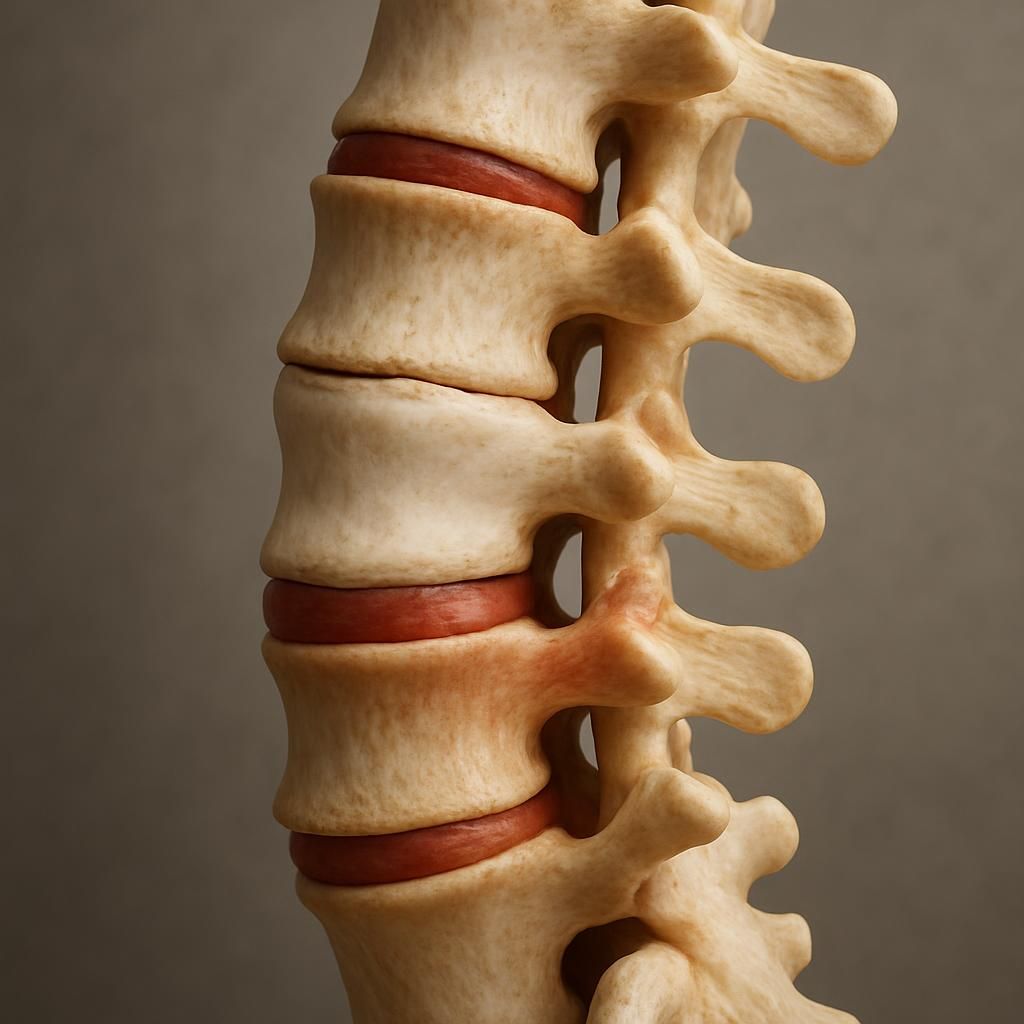
Chirurgie motion : principes et bénéfices des implants dynamiques pour préserver la mobilité spinal
La chirurgie motion est une approche chirurgicale innovante visant à conserver ou restaurer la mobilité naturelle de la colonne vertébrale tout en assurant la stabilisation nécessaire pour traiter les pathologies dégénératives. Contrairement à la fusion rigide, qui bloque définitivement un ou plusieurs étages vertébraux, la stabilisation dynamique offre un compromis biomécanique en limitant les mouvements excessifs tout en permettant une certaine liberté de mouvement.
Parmi les solutions les plus avancées figurent le système TOPS et l’implant IntraSPINE, qui incarnent le savoir-faire chirurgical français reconnu à l’échelle internationale. Ces implants assurent une arthroplastie partielle ou une stabilisation dynamique, réduisant ainsi les contraintes mécaniques transmises aux segments adjacents. L’intégration soigneuse de ces dispositifs, issus de collaborations multidisciplinaires incluant ingénieurs biomédicaux et neurochirurgiens, a démontré des bénéfices cliniques significatifs, notamment en termes de récupération fonctionnelle et de limitation des complications à moyen et long terme.
Ces implants innovants se distinguent par leur conception biomécanique sophistiquée qui imite la physiologie naturelle des segments vertébraux, permettant notamment :
- Le maintien du mouvement de flexion, extension, inclinaison et rotation, préservant ainsi la dynamique du rachis.
- La diminution des forces de compression sur les disques et les articulations facettaires adjacentes.
- La réduction du risque d’arthrose et d’usure prématurée des structures voisines.
- Une meilleure qualité de vie post-opératoire avec moins de douleur et une reprise rapide des activités quotidiennes.
Le recours à ces techniques chirurgicales nécessite une expertise approfondie, notamment dans le maniement des implants dynamiques, un domaine dans lequel Louis Blanchard est reconnu pour son rôle d’expert et de vulgarisateur. Sa collaboration avec des centres de référence en France garantit une sélection rigoureuse des patients et un accompagnement sécurisé tout au long du processus chirurgical.
Pour mieux saisir les avantages spécifiques de la chirurgie motion, des références complémentaires sont accessibles, telles que le rapport sur la chirurgie TOPS et la préservation du mouvement spinal ou encore l’analyse de l’efficacité de l’implant IntraSPINE.
Parcours du patient en chirurgie motion : du Québec vers la France, entre expertise et coordination personnalisée
Pour de nombreux patients québécois, envisager une chirurgie du dos ou du cou en France constitue une alternative viable aux délais parfois longs et aux coûts élevés des soins privés locaux. Grâce au travail rigoureux de coordination transatlantique, le patient bénéficie d’un parcours fluide et intégral, optimisé pour une prise en charge sereine et sécurisée.
Le cheminement débute systématiquement par une évaluation complète, souvent réalisée via des plateformes spécialisées comme SOS Tourisme Médical. Cette étape inclut un examen approfondi des données cliniques et d’imagerie, permettant d’orienter vers la solution chirurgicale la plus adaptée, qu’il s’agisse d’une intervention avec implants dynamiques ou d’une chirurgie plus conventionnelle telle que la décompression simple ou la fusion.
Il est essentiel de souligner que la chirurgie est recommandée uniquement après une période de traitements conservateurs d’une durée de 3 à 6 mois. Le recours à des soins avancés tels que la décompression neurovertébrale, disponible notamment à la Clinique TAGMED, est souvent un point majeur avant toute consideration chirurgicale.
La deuxième phase comprend la planification logistique : voyage, hébergement, consultations préopératoires et interventions dans un établissement de pointe. Cette étape est marquée par une prise en charge intégrée, incluant des échanges réguliers entre spécialistes québécois et français, physiothérapeutes, et ingénieurs biomédicaux afin d’assurer un suivi optimal.
Le post-opératoire est également structuré autour d’un protocole de suivi personnalisé, garantissant la sécurité médicale, la gestion adéquate de la douleur et l’accompagnement dans la reprise fonctionnelle. Ce suivi continu est crucial pour optimiser les résultats et détecter précocement une éventuelle complication. Cette alliance franco-québécoise permet de dépasser les frontières, offrant un soin innovant avec la rigueur et la qualité que requiert une chirurgie complexe.

Différenciation des options chirurgicales : fusion, décompression, implants dynamiques
Face à la variabilité des pathologies rachidiennes, il est crucial de comprendre les distinctions entre les interventions classiques et les techniques innovantes de stabilisation dynamique. La fusion vertébrale est souvent indiquée dans les cas d’instabilité importante, d’arthrose sévère ou de déformation, mais elle induit une immobilisation définitive de certains étages, comportant des risques reconnus de TSA à long terme.
La décompression simple, qui consiste à libérer les nerfs comprimés sans fixation implantée, représente une solution conservatrice souvent tentée avant d’envisager une fusion ou un implant dynamique. Elle vise à réduire les symptômes douloureux liés à la sténose ou aux hernies discales, mais elle ne remédie pas à l’instabilité mécanique sous-jacente.
Les implants dynamiques comme TOPS ou IntraSPINE se situent en marge de ces traitements, combinant le bénéfice d’une stabilisation efficace avec la préservation de la fonction articulatoire. Ils répondent à une problématique complexe en apportant une mobilité contrôlée et adaptée aux besoins biomécaniques individuels, ce qui se traduit par une réduction du stress sur les segments adjacents, facteur clé de la prévention de la dégénérescence.
Voici un tableau comparatif synthétisant les principales caractéristiques de ces techniques :
| Technique chirurgicale | Caractéristique principale | Impact sur les segments adjacents | Bénéfices fonctionnels |
|---|---|---|---|
| Fusion vertébrale | Immobilisation rigide d’un ou plusieurs niveaux | Risque accru de dégénérescence du segment adjacent | Stabilité mécanique mais perte de mobilité |
| Décompression simple | Libération des nerfs sans fixation | Moindre impact sur mobilité mais risque d’instabilité | Soulagement symptomatique sans stabilisation |
| Implants dynamiques (TOPS, IntraSPINE) | Stabilisation avec préservation du mouvement spinal | Limitation de la surcharge et de la dégénérescence adjacente | Mobilité préservée et réduction des douleurs post-opératoires |
Ce tableau illustre la nécessité d’un choix éclairé, tenant compte de la pathologie spécifique, de la biomécanique du patient et des objectifs fonctionnels. L’offre chirurgicale française, avec son expertise en implants modernes, s’impose comme une référence dans ce domaine.
Infographie Interactive : Chirurgie Motion et prévention de la dégénérescence du segment adjacent
Explorez les concepts clés et innovations en chirurgie motion qui aident à prévenir la dégénérescence du segment adjacent (TSA) grâce à des solutions dynamiques et implants spécialisés.
Dégénérescence du segment adjacent (TSA)
La dégénérescence du segment adjacent est une complication fréquente après une chirurgie de fusion rachidienne. Elle se manifeste par l’altération progressive des disques et articulations voisins du site opéré.
- Augmentation du stress mécanique sur les segments voisins
- Perte de mobilité et douleurs post-opératoires
- Peut entraîner un besoin de réintervention
Chirurgie Motion : la stabilisation dynamique
La chirurgie motion se distingue par le maintien d’une certaine mobilité au niveau du segment opéré, contrairement à la fusion classique.
Elle utilise des techniques de stabilisation dynamique qui limitent les contraintes mécaniques, afin de:
- Prévenir la dégénérescence des segments adjacents
- Maintenir la fonctionnalité du rachis
- Réduire la douleur post-opératoire
- Mouvement contrôlé
- Amortissement des forces
- Conservation de la biomécanique
- Disques artificiels
- Implants de stabilisation dynamique
- Techniques mini-invasives
Implants clés en chirurgie motion
Plusieurs implants innovants constituent l’arsenal de la chirurgie motion pour la prévention de la TSA. Voici deux exemples représentatifs :
- Implant TOPS
-
L’implant TOPS (Total Posterior Spine System) est une prothèse dynamique postérieure qui permet une mobilité contrôlée tout en maintenant la stabilité.
Il réduit la charge sur les segments adjacents. - IntraSPINE
- IntraSPINE est un dispositif implantable entre les épineuses vertébrales, assurant un soulagement de la pression discale et un effet d’amortissement dynamique.
Avantages fonctionnels de la chirurgie motion
La stabilisation dynamique offre plusieurs bénéfices pour le patient :
- Maintien de la mobilité naturelle du segment opéré
- Réduction des douleurs post-opératoires comparé à la fusion
- Prévention efficace de la dégénérescence adjacente (TSA)
- Amélioration de la qualité de vie et de la fonction rachidienne
Accompagnement personnalisé et appel à l’action pour envisager une évaluation adaptée
La décision de recourir à une chirurgie motion doit être prise avec un accompagnement humain et technique de très haute qualité. Cela implique une écoute attentive, une réponse aux inquiétudes, et l’apport transparent d’informations accessibles permettant une compréhension simple des enjeux biomécaniques et chirurgicaux.
Dans cette optique, la collaboration entre spécialistes québécois et français se traduit par un parcours de soins personnalisé, sécurisé et guidé, où chaque patient bénéficie d’une évaluation complète, d’un protocole préopératoire adapté, et d’un suivi rigoureux.
Cet accompagnement associe rigueur scientifique, innovations technologiques issues des techniques chirurgicales les plus récentes, et bienveillance. Il vise aussi à rassurer sur les risques et bénéfices en lien avec la prévention de la dégénérescence du segment adjacent, une préoccupation centrale dans la chirurgie du rachis.
Pour explorer plus en détail les modalités du parcours et obtenir une évaluation personnalisée, il est vivement recommandé de contacter les équipes spécialisées via la plateforme SOS Tourisme Médical. Une consultation préliminaire permet de déterminer l’option la mieux adaptée, en intégrant l’expérience des centres de pointe, comme la Clinique TAGMED pour les traitements conservateurs.

Qu’est-ce que la dégénérescence du segment adjacent ?
La dégénérescence du segment adjacent est une usure prématurée des articulations vertébrales situées au-dessus ou au-dessous d’un site opéré, souvent après une fusion vertébrale, qui peut causer douleur et restriction du mouvement.
Quels sont les avantages des implants dynamiques comme TOPS et IntraSPINE ?
Ces implants permettent de stabiliser la colonne vertébrale tout en préservant sa mobilité naturelle, réduisant ainsi le stress sur les segments voisins et prévenant la dégénérescence adjacente.
Quand faut-il envisager une chirurgie motion ?
La chirurgie est envisagée après un traitement conservateur complet de 3 à 6 mois, lorsque les symptômes persistent malgré ces soins, assurant que la meilleure option thérapeutique est sélectionnée.
Comment se déroule le suivi post-opératoire ?
Un suivi rigoureux coordonné entre équipes françaises et québécoises garantit la sécurité, la gestion de la douleur et la récupération fonctionnelle optimale du patient.
Comment organiser un parcours de soins en France depuis le Québec ?
Par la plateforme SOS Tourisme Médical, qui assure une prise en charge intégrale personnalisée, du diagnostic initial au suivi post-opératoire inclus.




